腰椎分離症
腰椎分離症とは
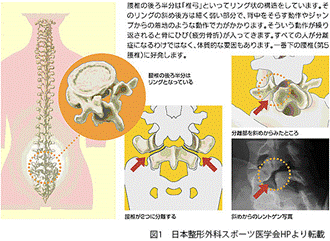
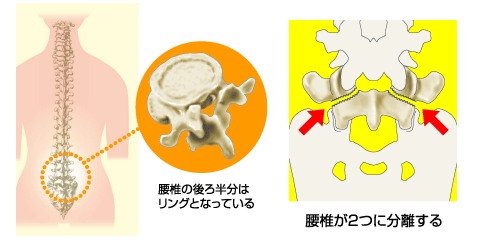
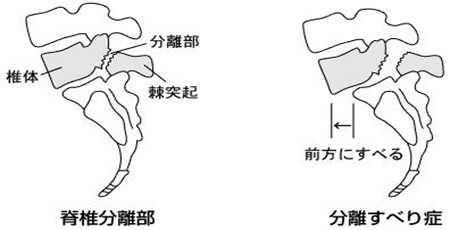
腰椎分離症(ようついぶんりしょう)は、脊椎の一部である腰椎(脊椎の下から5つの椎骨で構成される部分)の中で一番下にある第5腰椎に好発する、椎弓(ついきゅう)と呼ばれる腰椎の後方部分が分離した状態です。
椎骨は、前方の円柱状部分を椎体、その後ろから出ているアーチ状の部分を椎弓といいます。
椎弓の斜め後方部分は細く弱いため、スポーツなどで激しい運動を繰り返していると疲労骨折を起こして亀裂が入ることがあり、それが進行すると椎体と椎弓が分離してしまいます。
多くはこの疲労骨折が原因と考えられており、成長期(中学生前後)のスポーツ選手に多発します。
日本の一般成人では約6%(男性8%、女性4%)に認められます。
若年者の腰痛の原因の一つとなり、体幹の前後屈、回旋を繰り返し行うスポーツに多く見られます。
腰椎という骨の亀裂により起こる腰痛であるため、長時間経過観察をする必要があります。
原因と病態
多くは骨が未発達な成長期の小学生~高校生(特に中学生頃)に、背中を反らすジャンプや腰の回旋(体をひねる動作)を繰り返し行うスポーツ、オーバートレーニングで腰椎の後方部分に亀裂が入って起こります。
野球、サッカー、バレーボール、バスケットボール、ラグビー、柔道など、身体の前後屈や腰のひねり、ジャンプからの着地といった特定方向への動作を繰り返すスポーツの過度な練習が原因となるケースが多いとされています。
「ケガ」のように1回で起こるわけではなく、スポーツの練習などで腰椎をそらしたり回したりする繰り返しのスポーツ動作のストレスで起こる椎弓の関節突起間部の疲労骨折と考えられています。
ただし練習し過ぎると必ず発症するわけではなく、体質的な要因も影響すると考えられています。
多くの方がスポーツの競技中や競技後に腰痛を自覚して来院しますが,中には気付かずに長い時間が経ってから受診して判明したり、腰痛が軽度であったため安静にすることで腰痛が良くなり病院を受診しなかったとする方も見受けられます。
また、まれに先天的に遺伝によって腰椎が弱く、スポーツと関係なく分離症を生じる場合もあります。
一般人の約5%、スポーツ選手では30〜40%が分離症を起こしているといわれています。
分離症の多くは10歳代で起こりますが、両側(左右)分離症の場合は特に、それが原因となって将来的に腰椎が前にずれる「腰椎分離すべり症」に進行していく場合がありますのでさらなる注意が必要です。
好発部位
第5腰椎に発生しやすく、両側性の場合も多く見られます。
第5腰椎に起こりやすい理由は、この部分で脊椎の傾斜が大きく、負担がかかりやすいためと考えられています。
好発種目
野球、バレーボール、バスケットボール、サッカー、柔道、ラグビー、ウエイトリフティングなど、頻回に体幹の前後屈、回旋を行うスポーツに多く見られます。
好発年齢性別
10〜15歳、特に13~14歳のジュニア期をピークに、男子の発症が圧倒的に多くなっています。
この年齢の方で2週間以上腰痛が続く場合は、腰椎分離症を念頭に入れる必要があります。
症状
好発年齢のスポーツをしている方の腰痛が 2週間以上続く場合は腰椎分離症を疑う必要があります。
症状は病期によって異なります。
分離発生段階には、狭い範囲に限られた痛みを感じ、ほとんどがスポーツ中やスポーツ直後に腰痛を自覚します。
背中を後ろに反らせたり、腰をひねったりすると腰痛が強くなります(時には前かがみでも増強します)。痛みの場所は腰の左側,右側,両側それぞれ病態によって異なります。
腰痛が主症状ですが、お尻(臀部)や太腿外側の痛み(重苦しい、だるい)が出る場合があります。
また、狭い範囲にズキッと響く痛みが特徴的で分離高位の腰椎に叩打痛、圧痛を認める場合があります。安静時は痛みがないこともあるため、発症に気づかないケースも少なくありません。
運動だけでなく長時間の立位、座位、中腰姿勢でも腰痛を起こしやすいですが、椎間板ヘルニアのような神経麻痺症状を伴うことはありません。
痛みのため、脊柱起立筋の緊張が高まります。
安静にすると1ヶ月ほどで症状は落ち着いてきますが、癒合していない場合、将来的に腰椎椎間板ヘルニアや腰椎分離すべり症になる可能が高くなります。
完全に骨が折れてしまい、痛いままそのまま長期間放置していると分離が完成してしまい、分離部は偽関節(ぎかんせつ)というグラグラな状態になり、治りにくい状態になります。
このときは、主に腰痛や下肢痛が生じます。このときの腰痛の原因は分離部の炎症と考えられ、膝の悪い人の膝に水がたまるように、分離部にも水がたまるようになります。
また偽関節となった分離部は、周囲に骨の棘(とげ)が発生し、神経と接触することで下肢痛を引き起こすことがあります。
長時間座っていたり、立っていたり、歩行時などに分離した部分の神経が圧迫されると、坐骨神経痛(腰から下肢の痛み)やしびれなどの症状が出てくることがあります。
また、発症したことに気づかずそのままにしていて、高齢になってから痛みが出始めるケースもあります。
若い頃の腰痛を放置した方で、年をとってからの腰痛で医療機関にかかられる方の中に、この分離症による偽関節を認めることがよくあります。
また、腰椎分離すべり症に進行すると、慢性的な腰痛の原因になります。
検査・診断
問診として、痛みはいつからあり、腰痛の範囲・程度、何をすると痛いのか、下肢症状の有無等など症状について詳細に確認します。
理学所見として、反る・捻る際の痛みや腰椎を押した時の痛み、腰椎を叩いた時の痛みなどを検査します。
腰椎分離症の診断に必要な検査は主に理学所見及び画像所見(レントゲン、 MRI、 CT)にて行います。
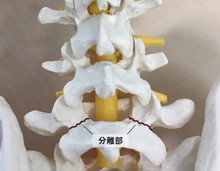
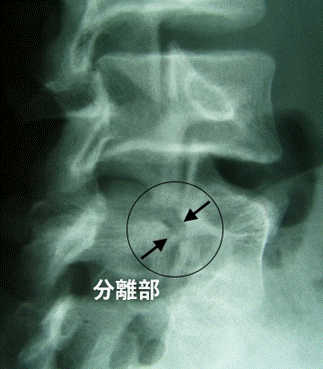
腰椎レントゲンにて、特に45度斜位像(斜め方向の撮影)で腰椎の分離の有無と程度が確認できます。
分離部は「テリア(犬)の首輪」といわれる犬の首輪のように見える特徴的な典型的分離像を呈しますが、初期の徴候である疲労骨折は、レントゲンで発見することが困難です。
∧テリアの首輪
レントゲンで発見されなかった場合、経過観察になったり、骨は心配ないと言われたりすることがありますが、レントゲンで診断できる分離症に関しては、比較的時間の経過していることが多いです。
小中学生の子どもが二週間以上腰痛を訴える場合、約半数で既に腰椎分離症が始まっていると言われています。
CTではさらに分離部が確認しやすく、進行度合い(病期)や分離部の骨癒合の経過を判断する目的に行います。
腰椎分離症の病期は、椎弓にひびが入った状態の初期、分離が進んでいく進行期、完全に分離した終末期(偽関節型)という3段階に分類できます。
1回目の CT検査の後は、骨癒合の経過をみる為に 2~ 6ヵ月後、再度 CT検査を実施します。
初期および進行期は、保存的治療によって骨癒合する可能性がありますが、終末期まで進行している場合は骨癒合を望めません。
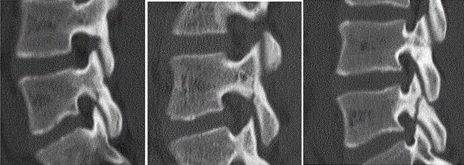
∧腰椎分離症CT画像 進行期以降ではCTで分離部を確認しやすい。
MRI検査では椎弓の骨髄浮腫を確認し初期分離症の早期診断を行います。
病歴などから腰椎分離症が疑われるが、レントゲンで分離がはっきりしない際にはMRIが有用です。
子どもが2週間腰痛を訴える場合は、打ち身や捻挫だと思わずに、MRIを撮っていただきたいです。
腰椎分離症においては初期の腰椎分離症を見落としにくいMRIのSTIRという撮影法が重要です。
分離しているところ(椎弓根)の内出血や骨の浮腫などを捉えて、早期発見・早期治療を行っていくことが望ましいです。
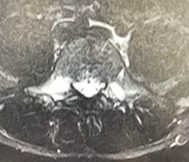
∧第5腰椎両側分離症のMRI画像 両側椎弓の輝度変化(白い部分)が初期の分離を示している
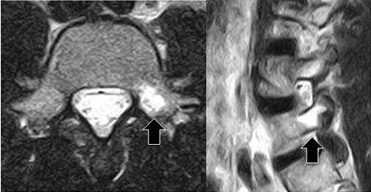
∧第5腰椎分離症(左)のMRI画像 矢印の輝度変化(白い部分)が初期の分離を示している
鑑別診断
・椎間板ヘルニア
腰痛と、坐骨神経痛と呼ばれる大腿後面から下腿にかけての鋭い痛みで、片側下肢の知覚障害、運動麻痺が起こることがあります。
子どもは基本的に、腰痛は起こしても神経痛は起こしにくいです。
治療
それぞれの病態に応じた治療法が必要です
分離部の骨が癒合(骨がくっつくこと)する事を治療の第一目標とします。
分離症は、発生した最初のうちは単なる疲労骨折なのですが、時間とともに病態が変化していき、治療方法も大きく変わっていきます。
そのため、治療にあたってはそれぞれの病態・病気に応じた治療法が必要です。
CTによる診断結果によって骨癒合に要する時間が異なり、場合によっては癒合が得られない場合もあります。(下記表を参照)
リハビリではその期間に応じて適切な負荷をかけ安全かつ効果的な運動療法を実践していきます。
|
|
初期 |
進行期 |
終末期 |
|
癒合の期間 |
2~3か月 |
4~6か月 |
1年 |
|
癒合の割合 |
80~90% |
50~60% |
0~20% |
※片側分離の場合の目安期間
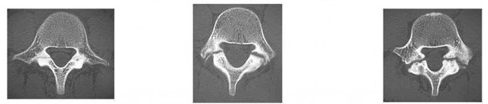
∧CT画像
左から 初期、進行期、終末期
早い段階で適切な治療を行うことができれば、完全に治す可能性が高く、一方で分離が進行すると、完全な治療はだんだん難しくなっていく特徴を持っています。
すでに癒合しない分離症であっても強い痛みや日常生活の障害なく生活できる場合が大部分です。
痛みに対して消炎鎮痛剤の投与、湿布を貼るなどの処置を行い、神経ブロックやけん引、低周波療法や温熱療法などの物理療法を行うとともに、腹筋・背筋を強化する理学療法も並行して行い、一般的な腰痛予防を心がけます。
腰痛や神経根圧迫によるお尻や下肢の痛みで日常生活や仕事に支障が生じれば、神経の圧迫を除去する手術(除圧術)や分離部の固定術が行われます。
腰椎分離症のリハビリテーション
スポーツ競技の中止中も、復帰に向けたリハビリテーションを行っていきます。
スポーツの種類,大会の時期を考慮して,練習メニューやトレーニングの内容を具体的に決めていきます。
腰椎分離症の方の多くは、下肢柔軟性の低下や体幹筋力の低下、動作姿勢不良などを招き、腰部へのストレスを強めてしまいます。なので、股関節を中心とした下半身のストレッチを行い、脊椎(腰椎)を支える筋肉 ”体幹筋 ” を強化するリハビリを疼痛や治療時期に合わせて実施していきます。疼痛が軽減してからは、運動中に姿勢が崩れないよう下半身と上半身を協調(別々に又は同時に)させるようなトレーニングも行います。
分離症の予防に「ジャックナイフストレッチ」
分離症になる子供の多くは身体が硬く、前屈しても手が床に届きません。これは、太ももの後ろの筋肉「ハムストリングス」が硬いためで、腰椎に負担をかけてしまう原因の一つとなっています。
ハムストリングスを柔らかくするストレッチ方法は数多くありますが、中でも「ジャックナイフストレッチ」と呼ばれるストレッチが有効です。
しゃがんで、足首をしっかりと握り、胸と太もも前面をぴったりとくっつけます。胸と太ももが離れないようにしたまま、膝を出来るだけ伸ばして10秒間保ちます。これを3~5セット、朝晩5回行います。とても体の硬い子供でも、比較的短時間に手の平が床に付くようになります。
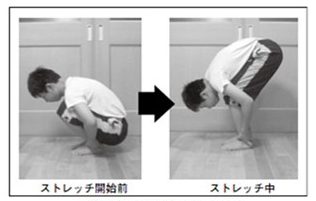
∧ジャックナイフストレッチ
保存的治療
保存療法を選択した場合でも骨癒合を期待しての治療(3~12ヵ月、進行の程度により個人差あり)か、疼痛軽減目的(1~3ヵ月)かで安静期間は異なります。
症状や時期における、治療目標や痛みのメカニズムに応じた治療を行います。
・初期の段階の分離症に対して
一般的に保存療法が第1選択で、骨癒合を目指した根治治療をおこないます。
分離症発生段階である初期から進行期ではコルセットを用いて分離部の安静をはかります。
初期に見つけることができた場合は、硬めのコルセットを着用して、スポーツを3ヶ月休むことで、元通りに骨がつながります。
この時期を我慢し、MRIも撮らずに運動を続けてしまうと、腰椎が割れて進行期になってしまいます。腰椎が割れてしまうと、骨と骨の間に隙間ができるため、骨の隙間が埋まるのに時間がかかってしまいます。初期に発見し、コルセットでしっかり治すことが一番お勧めです。
・進行期
・終末期
腰椎が完全に分かれてしまい、くっつかなくなる場合、骨折による腰痛ではなく、隙間に水が溜まり、滑膜炎による痛みが起こります。
これは、痛みのメカニズムが異なりますので、柔らかい装具を用い、スポーツを継続して、炎症を抑える薬を服用するなどの治療を行うことで、炎症が鎮まっていきます。
装具療法
まず患部に負担がかからないようにコルセットを装着し、骨の癒合状況に応じて3か月から12か月間のスポーツ活動の中止を指導します。
特に運動を休止してから約1ヶ月は骨が再生しようとする時期で、患部はまだ脆弱(ぜいじゃく)な状態なため、初期にはしっかりとした安静と固定が必要で、全ての運動を中止とします。
手や足の骨折に対してギプス固定をおこない安静にするのと全く同じです。
腰椎分離症と診断された場合、当院ではオーダーメイドによるコルセットから患者さまそれぞれの病態に合わせて作成しています。


∧半硬性装具
年齢や分離症の程度、成長期の時期などを考慮しどのタイプの装具で治療していくかを判断します。
安静により、腰痛は2〜3週間程度で軽快することが多いです。
きちんと治療をおこなうことができれば、保存的な治療で完全な治癒が得られる確率が高まります。
しかし実際には、長期間の休止は選手や周囲の理解が得られず、早期に復帰してしまい症状の再発を繰り返す場合が多く見られます。
病態についてご本人とご家族を含めた周囲の方々の十分な理解が必要です。
さらには、柔軟性を高めるために、ジャックナイフストレッチを、朝晩5回ずつおこないます。
一方で、ひとたび完成してしまった偽関節の状態の分離症(終末期)では、コルセットを装着して安静を保っていても、骨が癒合する可能性がなくなってしまっています。
そのため痛みのコントロールが治療の目的となります。
理学療法(痛みが再発しないような動作訓練など)、内服薬、外用薬などでスポーツが可能な状態に持っていきます。
分離部由来の腰痛に対しては、消炎鎮痛剤内服から始まり、症状が強い場合にはブロック注射を行います。
体幹の保護には幅広の腰ベルト(コルセット)も有用です。
一定の安静期間後に疼痛が軽減したら体幹のストレッチング、腹背筋訓練など理学療法士の指導の下、基本的な運動を開始します。
保存治療で効果がない場合は、根治的な手術を行うことがあります。
手術治療
整形外科を受診して、しっかりと診察を受けること
今後も長期間競技レベルのスポーツを望む場合、早期のスポーツ復帰を希望される場合や、長期の安静が困難な場合、また分離の進行があり保存的に骨の癒合を得ることが難しい場合、分離部の動揺性が強く腰痛の改善がない場合、腰痛が強くてスポーツ競技だけでなく日常生活も制限される場合は、手術療法を行うことがあります。
偽関節になっていない状態であれば、低侵襲での分離部修復手術を行うことがあります。
低侵襲の手術では、腰に約1-2cmの切開を加え、筋肉を温存したままネジを骨折部に1本入れて(左右両方の場合は計2本になります)、分離部の固定をおこないます。傷が小さいため入院期間も短く(約3-7日間)、術後早期の競技復帰が可能となります。
偽関節の手術の場合、筋肉の剥離操作を伴うため侵襲が大きくなります。
また偽関節部の骨の癒合を得るために、新しい骨を別の場所(多くは腸骨という骨)から採取し、偽関節部に骨移植を行う必要があります。
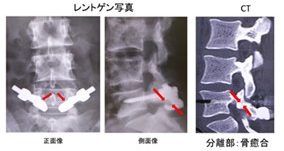
∧分離部に骨移植と金属による固定を行い骨癒合を得た
偽関節がさらに進行していくと、椎間板が傷んでしまい、腰の骨がずれてくることがあります(腰椎分離すべり症)。
すべり症を呈している場合には、スクリューと椎体間ケージを用いた腰椎後方椎体間固定術を行うことがあります。
また、神経を圧迫して下肢痛などが出ている場合には除圧術という神経を圧迫している骨などを切除する方法が行われることもあります。
このように分離症の治療は進行段階によって徐々に変わっていきます。
しかし、早期に発見して治療の軌道に乗せることができれば、しっかりと治すことができます。
スポーツ中に腰痛が続く場合には、整形外科を受診して、しっかりと診察を受けることをお勧めいたします。
治療後について
腰椎分離症においては、骨を癒合させることももちろん大切ですが、一番大切なのは分離症を再発しにくい状態へ持っていくことです。
治療によって骨癒合が得られた場合は、再発予防のためストレッチなどの運動を引き続き行います。
もし骨が癒合しても、再発予防の運動療法を行わなければ、腰椎分離症が再発してしまいます。
具体的な方法としては、腰椎の負担を軽減する働きがある腹筋と背筋の強化が推奨されます。
また、股関節が固いと身体をひねったときの腰への負荷が大きくなるので、太ももの筋肉も含めた股関節周辺のストレッチも有効とされています。
骨癒合が得られなかった場合は、慢性腰痛化することもありますが、内服や理学療法、腰に負担をかけない筋力トレーニングで痛みをコントロールしながらスポーツ活動に復帰することも可能です。
しっかり再発予防の対策を行って、またスポーツに復帰していただきたいと思います。
将来的には慢性腰痛の原因となる分離すべり症にまで進行させないことが大切です。
分離を起こしていると、必要以上に腰に負荷がかかりますので、成人以降は激しい運動は控え、腰への負担が軽くなるような生活をおすすめします。
ストレッチで柔軟性を高めたり、筋力(腹筋、背筋)をつけたりして、腰に掛かる負荷を減らします。
どうしても腰に負担の掛かる事をしなければならない時には、前もってコルセットを着用しておくのも良いでしょう。
まとめ
1.腰椎分離症は腰の疲労骨折である。
2.早期に発見できれば、コルセットで保存的に治すことが可能。
3.少し進行してしまった場合は、低侵襲の手術で治すことができ、早期の競技復帰が可能。
4.進行すると偽関節という状態になり、保存的に治すことは難しく、さらには手術も少し侵襲が大きくなる。
5.さらに進行すると、骨がずれてすべり症という状態になり、きちんと治すには、さらに大きな手術が必要となる。