関節炎
運動による関節への負担や肥満、加齢、疾患が原因で関節部分に痛みや腫れが生じている状態を関節炎といいます。
高齢の方は運動の前には体操を行う、肥満気味の場合は体重を減らすなど予防を行うようにしましょう。
関節炎を起こす疾患
関節炎を起こす代表的な疾患について紹介します。
・膠原病(関節リウマチ、シェーグレン症候群、全身性エリテマトーデス、強皮症など)
・結晶誘発関節炎(痛風、偽痛風)
結晶で誘発誘発される関節炎で痛風と偽痛風があります。
痛風は尿酸が関節内に沈着して炎症が誘発される病気です。急激に下肢の関節に発症するため、経過を聞くと見当がつきます。後日、尿酸を測定して高値であれば尿酸を下げる薬を飲んでもらいます。
偽痛風はピロリン酸カルシウムの結晶が関節軟骨に沈着し誘発される関節炎です。
1つの関節で炎症が起こる場合と複数の関節で炎症が起こることもありますので、複数の関節炎の場合、関節リウマチとの鑑別は必要です。
治療は対症療法です。鎮痛剤やステロイドの関節注射、複数の関節炎の場合、ステロイドの少量投与が行われます。
・細菌感染(化膿性関節炎)
・ウイルス感染(B、C型肝炎、りんご病、風疹、インフルエンザ、など)
以下の場合には、ウイルス性関節炎を疑います。
発症6週間以内の関節炎
インフルエンザ様症状、発熱、発疹、リンパ節腫脹を伴う関節炎
関節リウマチに似た関節炎の分布
・がん(腫瘍随伴症候群)
腫瘍随伴症候群とは,癌の直接浸潤や転移以外での筋肉骨格系を含む多臓器障害で,その 1 つに関節リウ マチと似た多関節炎を生じることがあります。
特徴として、①50 歳以上の男性に多く,②関節炎症状出現から悪性腫瘍 の診断までが 6 か月以内、③多関節炎(左右対称また は非対称)、④全身状態の低下,⑤リウマトイド結節なし、⑥RF(リウマチ因子) 陰性、⑦CRP 高値、⑧レントゲン写真で関節のびらん所見なし、⑨腫瘍に対する治療によ り症状が改善する、といったことが挙げられます。
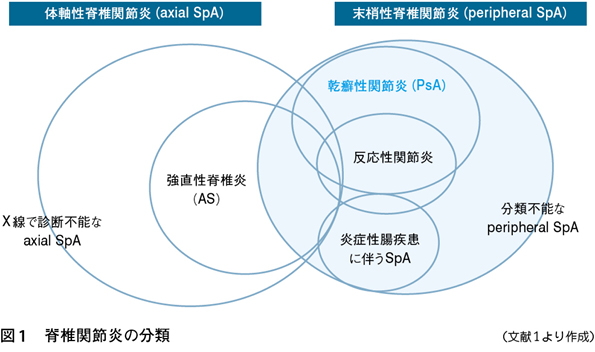
・脊椎関節炎
脊椎関節炎(SpA)とは,仙腸関節や脊椎などの体軸性脊椎関節炎(axial SpA),下肢などに多い末梢性関節炎,腱付着部炎,ぶどう膜炎や炎症性腸疾患(潰瘍性大腸炎、クローン病)、掌蹠膿疱症(掌蹠膿疱症性骨関節炎)、SAPHO症候群、若年性脊椎関節炎、乾癬性関節炎(PsA)などを含む、関節外症状が共通してみられる疾患群です。乾癬性関節炎は腱付着部炎などの末梢病変が優位にみられる末梢性脊椎関節炎の代表疾患です。
掌蹠膿疱症性骨関節炎とSAPHO症候群はともに胸鎖関節炎、肋鎖関節炎を起こしますが、掌蹠膿疱症性関節炎は仙腸関節炎も起こすことがあり、病因や病態はSAPHO症候群とは異なると考えられています。
この疾患群は最近,その病態が明らかになりつつあり,新規の治療薬の開発も盛んに行われています。
・単純性股関節炎
詳しくはこちら
関節リウマチ
関節に生じる慢性的な炎症で、進行するとさまざまな機能障害が起こります。初期は手や足の指の関節が腫れ、こわばるようになります。膝関節や股関節などに病変が進む場合があり、痛みで日常生活が困難になります。指や手首の関節が破壊されると、指が短くなったり、関節の脱臼により強く変形することがあります。また、だるさ、微熱などの症状が現れることもあります。
原因は明確になっていませんが、遺伝的な要因、細菌・ウイルス感染などにより、自分の体の一部を自分のものではないとして抗体をつくってしまう自己免疫疾患と考えられています。
痛風
足の親指の付け根が赤く腫れて激しく痛みます。また、足関節や足の甲、アキレス腱の付け根、膝関節、手関節に発作が起こることもあります。
血液中の尿酸値が上昇し、関節内に生じた尿酸塩の結晶に白血球が反応するのが原因です。尿酸塩結晶が関節内に沈着して激烈な痛みを生じます。高尿酸血症状態の継続は、腎不全にもつながるおそれがあります。尿酸値の上昇は、暴飲暴食、肥満、激しい運動などによると考えられています。
偽痛風
痛風に似た症状を呈する結晶誘発関節炎として、偽(にせ)の痛風と書いて、偽痛風というものがあります。関節内に結晶が析出して炎症が惹起される、痛風に似た急性の関節炎です。尿酸以外の結晶による関節炎を総称して偽痛風といい、主な原因はピロリン酸カルシウムの結晶です。特に膝に多いですが、痛風発作と同じように、突然強い痛みが出て、腫れてきます。前兆なく発作が起き、関節や周辺が赤く腫れて強い痛みが現れ、発熱や体重減少を伴うこともあります。高齢者によくみられる症状で、多くは膝関節で起こりますが、肩関節、足関節などで発生することもあります。数日から1週間程度でおさまり、痛風より痛みは軽度です。
膝関節が多いのですが四肢の関節や脊椎にも生じ、頚椎に生じるCrowned dens症候群は激烈な頚部痛を訴えます。
どんな病気?
偽痛風は関節内にピロリン酸カルシウム(CPPD)が析出・沈着することによる急性の結晶誘発性関節炎で、特に膝関節に多く発症します。膝の場合は、関節液が大量にたまり、関節液を吸引してみると、黄色くて濁った液が引けます。ほかにも肩や足関節などの関節に生じます。膝や足首の患者さんでは痛みで歩くことも困難となります。腫れや痛みが、時には多関節に及ぶこともあり、稀に発熱、体重減少などの全身症状を伴うこともあります。60歳以降に多く認められ、レントゲン写真では、関節の隙間に石灰化が認められます。
男女差はなく、60歳以上で約1割に発生し、85歳以上では3−5割に発生するとされます。
原因
遺伝・加齢・変形性関節症・関節リウマチ・副甲状腺機能亢進症・甲状腺機能低下症等が原因と考えられています。最近の研究で一部の偽痛風は遺伝性であり、原因となる蛋白も解明されています。
高齢者で入院中の患者さまが急に膝関節が腫れて痛がるため整形外科に紹介されることも多く、安静にしすぎることや体調変化、環境変化なども危険因子の可能性があります。
検査・診断
膝関節炎で急性の腫れと疼痛が生じて歩行困難になった患者さんで、38度以上の発熱を生じている場合には、化膿性関節炎、痛風性関節炎、偽痛風の3つの疾患を疑い、採血で白血球、炎症反応、尿酸値を調べて、関節液を採取して関節液を細菌培養検査と血漿検査に提出して慎重に判断し治療を行います。
明らかに感染を疑う場合には入院して、手術が必要な場合もありますので注意が必要です。
関節に貯まった関節液を注射器で採取して、偏光顕微鏡でピロリン酸カルシウムの結晶の存在を証明します。関節液は通常黄色の透明な液ですが、偽痛風の場合は黄色く濁ります。また化膿性関節炎のときも黄色く濁りますので、これも頭において治療する必要があり、関節液に細菌が混入していないかもチェックする必要があります。通常は、レントゲン写真で関節に線状、点状の石灰化像が認められます。
治療
対症療法が基本になります。急性期には、NSAIDs(非ステロイド性抗炎症薬)の経口投与が行われます。症状が強い時には、関節に貯まった関節液を抜き、ステロイド剤やヒアルロン酸を関節内に注入します。稀に激しい痛みや発熱などの全身症状が出現した場合には、ステロイド剤の内服を行うこともあります。また、慢性化した場合でも同じようにNSAIDsの内服や関節内注射を行います。変形性関節症を合併していることが多いため、肥満の場合は減量し、筋力を強化することに努めます。
化膿性関節炎
膝などの関節に濁った水がたまる疾患として、痛風や偽痛風のほかに、化膿性膝関節炎(細菌性関節炎、感染性関節炎)があります。
関節が化膿する、すなわち関節に細菌が入って、膿がたまるという状態です。
この場合、関節の痛みは強く、場合によっては熱も出ます。
万が一、細菌性の化膿性関節炎であれば、無治療で放っておくと数日間で関節(を構成する軟骨や骨)がどんどん破壊されていくため、緊急手術など早急な処置を行わないと軟骨損傷が急速に進んで関節に永久に痛みが残ってしまいます(そうなるとゆくゆくは人工関節や関節固定術が必要になってしまいます)。
そのため、関節炎を見つけたら、特に痛みや腫れ、赤みなど炎症所見の強い場合は化膿性関節炎の可能性について評価が必要です。
原因
罹患関節としては膝が約半数を占め、続いて足関節・股関節など下肢の大きな関節に多いです。手関節や肩関節などにもみられます。関節への感染経路としては体内の別の感染巣(扁桃腺や尿路感染など)からの血行性(血流に乗った細菌が関節に感染する)が最も多く、その他、骨髄炎からの波及・皮膚軟部組織感染症からの波及・外傷による直接感染・関節注射などによるものがあります。
化膿性関節炎の起因菌は、成人では黄色ブドウ球菌が最も多く、レンサ球菌がそれに続きます。
血液透析、糖尿病、免疫抑制剤、副腎皮質ステロイドなどの薬物の常用などの場合は、抵抗力が感染に対して下がっているので、化膿性関節炎になりやすく、またなってしまうと治りにくい傾向があります。
症状
化膿性関節炎の症状としては、関節の痛み、熱感、腫れ、発赤などと同時に全身症状の発熱、食欲不振、悪寒、全身倦怠などが現れる場合もあります。
小児の股関節が感染する化膿性股関節炎の場合は、場所が深いため状況がよく分からないので、痛みが強く関節がほとんど動かない、オムツを換える際に非常に泣く、というような症状によって診断するきっかけになります。
化膿性関節炎が長引くと、孔が皮膚に開いて、膿が出る場合もあります。
検査・診断
血液検査で、白血球数の増加、CRP(C反応性蛋白)の陽性、赤血球沈降速度の亢進などをみます。
レントゲン検査においては、初期の化膿性関節炎の場合は関節の隙間が拡大しているくらいですが、進んでくれば骨の変化(骨破壊)がだんだん現れてきます。エコー(超音波)では、膿が貯まった関節水腫とともにドップラーモードで関節周囲の血流増加を認めます。MRIでは骨の感染(骨髄炎)の有無や関節内の膿の貯まり具合などを判断します。
使う抗生物質の薬を選ぶために最も大切なのは、要因になる菌を特定するための検査です。
要因になる菌の種類と効果が期待できる抗生物質を調査するために、関節を注射器で刺して採った液を培養して検査します。
また、全身に発熱などの症状が現れていれば、細菌培養を血液から行う場合もあります。
細菌が証明されると、ほとんど診断は確定します。
治療
具体的には、関節液を注射器で吸引して、培養検査を行い、どのような細菌がいるかを特定します。
特定できたら、その菌によく効く抗生物質がわかりますので、それを投与します。
それと並行して、関節内をできるだけ、きれいに洗います。注射器で洗う方法もありますが、手術的な方法も検討します。
化膿性膝関節炎はまれですが、膝に濁った水が溜まっている場合は、この可能性を考えて治療する必要があります。
まれですが、お子さんの股関節に細菌が入る場合があり、化膿性股関節炎といいます。これは自然に治る単純性股関節炎と鑑別が必要です。
化膿性関節炎を治療する際は、すぐに抗生物質を点滴して患部を安静にします。
膿が関節に溜まっていれば、注射器で可能な限り吸い出します。
効果が現れなくて炎症が継続する場合は、手術をします。
手術をする際は、中に溜まっている膿を関節を切開して洗い流して、炎症になっている箇所を切除します。
この手術は、内視鏡を使って切開を小さくしてもできます。
手術した後は、チューブを入れた状態にして膿が関節の中から出せるようにします。
また、関節の中に洗浄が持続的にできるチューブを置くこともあります。
関節の機能を維持するために、症状が落ち着くと、可能な限り早くリハビリの運動療法などを行います。
化膿性関節炎が骨まで進んでいると、症状が落ち着いてから、手術などを関節を固定するために行う場合もあります。
化膿性関節炎は、最も大切なのは早く治療を行うことで、治療が遅くなると、関節の変形や痛みなどが残る場合があります。
化膿性関節炎の疑いがある場合は、整形外科ですぐに診てもらう必要があります。