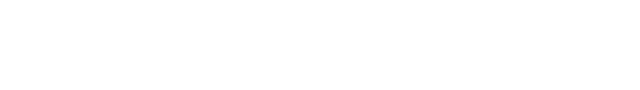スポーツ整形外科 スポーツ障害
スポーツによって、さまざまな部位で外傷や炎症がおこります。
スポーツ整形外科では、スポーツに伴って発生した色々な障害を対象とします。
障害とは慢性的に疼痛・使いにくさが持続している状態で、オーバーユース(使い過ぎ)による身体の痛みなどを指します。
スポーツ障害に対しては、その部位の治療だけではなく、その根本的な原因を考慮し、改善していく必要性があります。
例えば体が硬いことからフォームがくずれ、痛みが発生する場合もあります。
当院では児童、学生から成人までスポーツ障害の診療に力を入れております。医師と理学療法士がタッグを組んで、個々の疾患や部位の診断や治療だけでなく、全身のコンディションをチェックし、フォームの指導や障害の原因となっている筋肉や関節の固さなどの要因を理学療法で取り除く治療なども併せて行います。

子どものスポーツ障害を放置してはいけない理由(東洋経済オンライン)
- 肩
- ●投球障害肩 ●肩関節脱臼 ●腱板断裂 ●五十肩 ●肩鎖関節脱臼 ●肩関節不安定症 ●SLAP損傷
●インピンジメント症候群 ●胸部出口症候群
- 肘
- ●野球肘(離断性骨軟骨炎、内側側副靱帯損傷、関節内遊離体、関節ネズミ)
●変形性肘関節症(投球系・格闘技系)肘部管症候群 ●肘関節脱臼 ●内側側副靱帯断裂 ●後外側回旋不安定症
手・指
- ●TFCC(三角線維軟骨)損傷 ●ボクサー骨折 ●スキーヤーズ親指 ●舟状骨骨折 ●有鉤骨骨折 ●月状骨周囲脱臼
●ばね指
腰
●腰椎分離症 ●腰椎椎間板ヘルニア ●椎間板変性症 ●筋膜性腰痛症 ●画像に異常のない腰痛股関節
●関節唇損傷 ●グロインペイン症候群(スポーツヘルニア) ●変形性股関節症 ●関節内遊離体 ●坐骨疲労骨折 ●下前腸骨棘裂離骨折- 膝・下腿
- ●半月板損傷 ●前十字靱帯損傷 ●後十字靱帯損傷 ●内側側副靱帯損傷 ●離断性骨軟骨炎
●反復性膝蓋骨脱臼(膝蓋骨不安定症) ●棚障害 ●関節遊離体 ●ジャンパー膝 ●オスグット病 ●腸脛靱帯炎
●裂離骨折 ●変形性膝関節症(初期~中期・TKA術後) ●シンスプリント - 下腿
- ●シンスプリント ●疲労骨折
- 足・足関節
- ●足関節捻挫 ●足関節靱帯損傷 ●腓骨筋腱脱臼 ●アキレス腱断裂 ●有痛性三角骨 ●距骨離断性骨軟骨炎
●第五中足骨疲労骨折(Jones骨折) ●偏平足 ●足底腱膜炎
オスグッド病
シンスプリント
腸脛靭帯炎(ランナー膝)
半月板損傷
膝靭帯炎・膝蓋腱症(ジャンパー膝)
鵞足炎
肉離れ
アキレス腱断裂
リトルリーグショルダー
野球肘
腰椎分離症
疲労骨折
グロインペイン症候群
Sinding-Larsen-Johansson病(SLJD)
オスグッド病(Osgood-Schlatter病)
脛骨粗面(膝のお皿の下)の部分が突出してきて痛みと腫れが生じる疾患です。未成熟で力学的に弱い脛骨粗面への繰り返す大腿四頭筋の牽引力が原因で発症します。成長期に積極的にスポーツをしている小学生高学年から中学生(男児は10~14歳、女児は8~12歳)に発症しやすいのが特徴です。約3割は両側性に発症します。
症状
- お皿の下の骨(脛骨結節)が徐々に突出してきます
- 痛みや腫れ、熱を持ちます
検査
レントゲンでは脛骨粗面の突出、部分的な裂離を認めます。
エコーでは①深膝蓋下滑液包水腫、②膝蓋腱低エコー域、③膝蓋腱周囲の血流シグナル、④膝蓋下脂肪体の血流シグナル等の所見を認めます。
遺残性オスグッド病では膝蓋腱直下に骨化した分離骨片を認め(分離骨片と脛骨粗面・膝蓋腱深層との間に生じた滑液包炎が痛みの原因と言われます)、その近位にドプラモードで血流シグナルを認めます。
治療法
- 急性期:各種ストレッチなどリハビリ+4~6週間の安静
- 筋肉の柔軟性向上や筋力の改善をすることで痛みや進行を抑えます。インソール療法も可能です
- 内服薬
- 炎症を和らげます
- 亜急性期:注射 2~4週間に1回、ジャンプなどの痛みがほぼ消失するまで繰り返し行います
- エコー下に注射します
- ②のみ見られる場合:膝蓋腱周囲滑液包に
- ④がある場合:膝蓋下脂肪体に局所麻酔薬とステロイド(トリアムシノロン)5mg
- 慢性期:②④がある場合:膝蓋腱周囲滑液包・膝蓋下脂肪体に①に血流シグナルがある場合:深膝蓋下滑液包に
- 遺残性オスグッド病:エコーで血流シグナルのある、分離骨片より近位部に局所麻酔薬とステロイド(トリアムシノロン)5mg
- 注射しても疼痛を繰り返す場合には、遺残骨片を摘出する手術が行われることもあります。
- スポーツ復帰時期や指導についても理学療法士が適切な方法をご提案させていただきます。
予防
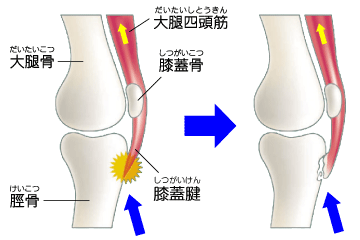
- 太ももとの前の筋(大腿四頭筋)のストレッチ
- スポーツ後のアイシング

シンスプリント
陸上の中・長距離走、サッカーやバスケットボールなど、走る量の多い競技の選手のすねの内側に痛みが出ます。中高生に多いです。
筋肉の繰り返す収縮で、すねの骨の骨膜に炎症が起きるものと考えられています。
治療:慢性化を避けるため運動量を減らし、アイスマッサージや足~足首の筋力強化訓練、ストレッチ、足底板の使用、クッション性の高いシューズの使用などが行われます。
シンスプリントのパンフレット

腸脛靭帯炎(ランナー膝)
腸脛靭帯とは大腿四頭筋の外側に位置し、大腿筋膜張筋と大殿筋の付着部から脛骨近位前面のGerdy結節に停止する筋膜様組織です。
ランニングなど繰り返しの膝運動で、腸脛靭帯と骨性隆起(骨の出っ張り)である大腿骨外側上顆との間で摩擦が生じ限局性の炎症がおこり、痛みを生じる病態を腸脛靭帯炎といいます。ランニングをされる方によく起きるため、別名ランナー膝と言います。
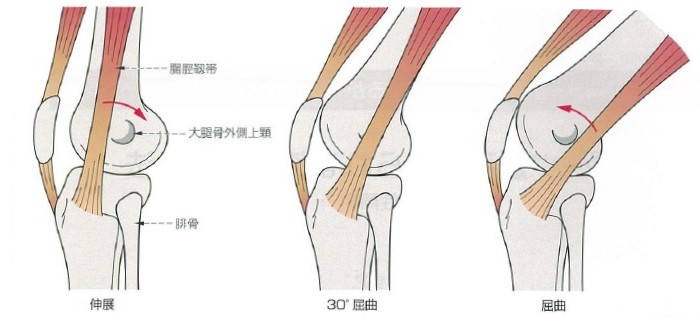
病態
腸脛靭帯が大腿骨外側上顆に擦れることにより生じる炎症とその間にある滑液包の炎症です。
腸脛靭帯は膝伸展位では大腿骨外側上顆の前方を走り、膝を屈曲していくとそれを乗り越え、30度屈曲位付近からは大腿骨外側上顆の後方に位置します。
このため、膝30度屈曲位付近では腸脛靭帯と大腿骨外側上顆の間で摩擦が生じ(impingement zone)痛みが出やすい肢位となります。膝伸展位や深屈曲位では摩擦を生じませんので痛みが出にくいです。
原因
大腿骨外側上顆の突出が大きい場合やO脚などが原因となりやすいと言われています。
また膝の屈曲筋力、伸展筋力の低下、走行距離やスピードの急激な増加、靴の変更、傾斜のある道路、下り坂での練習なども関係しているようです。
症状
歩行時、ランニング時もしくはランニンング後などに膝の外側に痛みが生じます。また膝の外側に圧痛を認めます。
早いスピードのランニングでは接地時の膝屈曲角度がより深くなり、impingement zoneを超えているため、腸脛靭帯の摩擦は少なくなり、腸脛靭帯炎にはなりにくく、逆に下り坂、ジョギング、不整地、雨の日のランニングでは接地時の膝屈曲角度が浅くなるため腸脛靱帯炎になりやすいと考えられています。
また腸脛靭帯炎があっても膝を伸ばしたまま歩けばimpingement zoneに入らないため痛みが軽くなります。
ランニングを続けていると、痛みのために走れなくなることもあります。安静で軽快しますが、ランニングを再開すると症状が再発することも多いです。
診断
ランニングや外傷などの誘因の病歴聴取、膝屈曲30度付近での症状、圧痛部位が大腿骨外側顆と一致、レントゲンで大腿骨外側顆の突出、O脚の有無等で診断できます。
診断的治療として大腿骨外側顆と腸脛靱帯の間にある滑液包へのエコーガイド下注射を行います。
MRI ではT2強調前額断像にて大腿骨外側顆と最も接する部分にて限局した高信号域がみられることがあります。
治療
1) 急性期
局所の安静、過剰負荷の除去、アイシングなどにより患部の炎症を取り去ることがまず必要です。
安静時痛、歩行時痛があるときは消炎鎮痛剤の湿布や内服薬で炎症を抑え、痛みを和らげます。腸脛靭帯と外側上顆の間にある滑液包に診断的治療としてステロイド+局所麻酔剤の注射を行うこともあります。
急性期には膝屈伸を伴う運動は避けるべきでしょう。
2)亜急性期
ストレッチングにより、緊張が増加した腸脛靭帯、腸脛靱帯から続く大腿筋膜張筋や大殿筋の柔軟性をリハビリで獲得していきます。理学療法士による個別指導を行います。
3) 回復期
痛みがでない範囲で筋力訓練を始めます。股関節外転筋群をはじめとした筋力強化を行います。理学療法士による個別指導を行います。スポーツ復帰時期や指導についても理学療法士が適切な方法をご提案させていただきます。
4)復帰の注意点
局所の圧痛が消失し、痛みを伴うことなく筋力訓練が行えるようになったら、ランニングを再開します。
始めはトラックや芝生などクッション性の高い接地面で練習します。
プログラムとしては、早いスピードの練習から始め、徐々にスピードを落とし距離を伸ばしていきます(通常の損傷の復帰プログラムでは遅いスピードから始め、徐々にスピードを上げていくので、通常のリハビリスケジュールとは逆になります)
始めは1~2日おきに練習を行い、痛みの出ない範囲で練習間隔、強度を上げていきます。
さらに、症状が安定するまでは、下り坂の練習は避けましょう。
予防
- スポーツ前後のストレッチを十分に行う
- 練習直後のアイシングをする
- シューズが足に合っているものであるか確認する
- 正しいフォームで行う

半月板損傷
膝関節にある軟骨様の板である半月板が損傷して起こります。半月板は膝のクッションの役割があるため、膝に痛みが出たり、膝関節の曲げ伸ばしで引っかかりが出ることがよくあります。
半月板損傷の症状
- 膝に痛みが生じます
- 悪化すると膝に水がたまったり、半月板が膝に引っかかって動かなくなる「ロッキング」という状態になることがあります
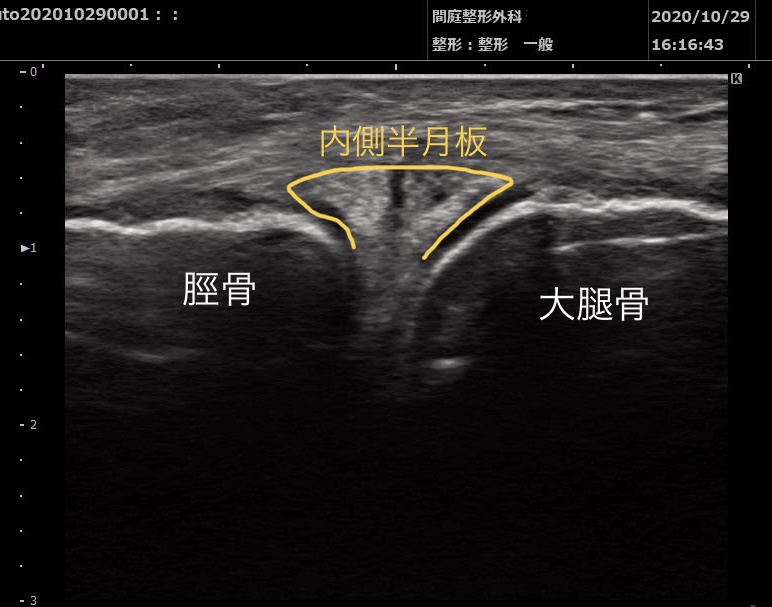
∧内側半月板断裂のエコー画像
半月板損傷の治療法
- リハビリ
- 筋肉の柔軟性向上や筋力の改善をすることで痛みや進行を抑えます
- 内服薬
- 炎症を和らげます
- 注射
- エコー下に注射します
適切なリハビリが大切です。安静も必要ですが、できるだけ早くスポーツに復帰できるよう、復帰時期や指導についても理学療法士が適切な方法をご提案させていただきます。
半月板損傷のパンフレット
膝蓋腱症・膝靭帯炎(ジャンパー膝)
ジャンプやダッシュ、ランニング動作を繰り返すスポーツ選手に好発する、膝を伸ばす腱や筋肉(膝伸展機構)に負荷がかかり炎症が起きることで生じるオーバーユースによる障害です。好発部位は膝蓋腱の近位深層やや内側よりです。膝蓋腱の微小断裂の修復過程の中で強い繰り返し負荷が加わることによって更なる腱損傷が起こり、正常な修復が阻害されて腱の変性に至ると慢性化・難治化することもあります。
エコーでは、膝蓋腱の肥厚、低輝度化、正常腱組織の部分的な消失、時に石灰化を認めます。ドプラ画像で病変部位と膝蓋下脂肪体に血流シグナルを認めることがあります。
治療:理学療法士による動作指導、物理療法等のリハビリ、エコーガイド下注射(局所麻酔薬やヒアルロン酸)などの保存療法が主な治療です(※膝蓋腱断裂の恐れがあるため、トリアムシノロンという強力なステロイド剤は投与しません)。慢性化した重症例の場合は手術が必要になることもあります。
膝蓋腱症(ジャンパー膝)の重症度分類
重症度によってスポーツ制限、治療方針が変わっていきます。中等度以上からスポーツの制限が必要になります。
| 重症度 | 症状 |
|---|---|
| 軽度 | スポーツで痛みあり |
| 中等度 | スポーツ中、スポーツ後に痛みあり |
| 重度 | 痛みが常にある |
| 最重度 | 膝蓋靱帯の損傷or断裂 |
膝蓋腱症(ジャンパー膝)の治療法
- リハビリ
- 筋肉の柔軟性向上や筋力の改善をすることで痛みや進行を抑えます
- 内服薬
- 炎症を和らげます
- 物理療法
- 低周波治療器などで痛みの緩和を図ります

鵞足炎
鵞足と呼ばれる膝の内側の部分(縫工筋、薄筋、半腱様筋の付着部)に炎症が起きる。ランニング、サッカー、水泳といったキックを繰り返すスポーツで発症することが多く見られます。
鵞足炎の症状
- 鵞足と呼ばれる膝の内側に痛む
- 特に階段の上り下りに支障をきたすことが多い
鵞足炎の治療法
- リハビリ
- 筋肉の柔軟性向上や筋力の改善をすることで痛みや進行を抑えます
インソール療法も可能です
- 筋肉の柔軟性向上や筋力の改善をすることで痛みや進行を抑えます
- 内服薬
- 炎症を和らげます
- 注射
- エコー下に注射します
スポーツ復帰時期や指導についても理学療法士が適切な方法をご提案させていただきます。
鵞足炎の予防
- スポーツ前後のストレッチを十分に行う
- 練習直後のアイシングをする
- シューズが足に合っているものであるか確認する
- 正しいフォームで行う

肉離れ
症状
典型的なものは、スポーツをしているとき、ふくらはぎの内側の中央上部(上中1/3部)に痛みが生じます。大腿部に生じることもあります。
体重をかけると痛むために通常の歩行が出来なくなります。
原因と病態
スポーツによるものが多く、典型的なふくらはぎの肉離れは、下腿二頭筋の内側頭の筋肉の部分断裂です。大腿部のものは、前面は大腿四頭筋、後面はハムストリングの筋部分断裂です。 筋肉が伸ばされながら収縮すると、筋力に負けて部分断裂を生じることがあります。それが「肉離れ」です。
診断
スポーツ中に強い力がかかった可能性があり、典型的な部位に圧痛があれば、診断できます。時には断裂部の陥凹を触れることもあります。
重症度
筋肉をストレッチした時の痛みで重症度がわかります。
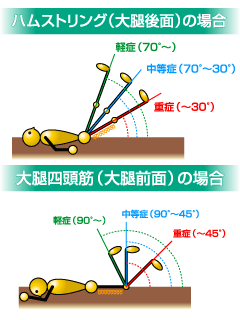 (人に行ってもらう) (人に行ってもらう) |
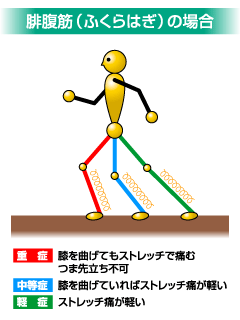 (自分で行う) (自分で行う) |
予防と治療
重症度により、安静、湿布、ぬり薬、内服薬などの治療法が必要になりますので、医師の診断・治療を受けてください。スポーツ競技に復帰される方は、ストレッチする時の痛みがとれて、健側と同じ通常のストレッチ感(伸されている感じ)になるまでジャンプやダッシュは避けるべきでしょう。 マッサージとストレッチは、治療にも予防にも大切です。
肉離れのパンフレット
アキレス腱断裂
症状
受傷時には、「ふくらはぎをバットでたたかれた感じ」とか、「ボールが当たった感じ」などの衝撃を感じることが多く、「破裂したような音がした」など断裂した時の音を自覚することもあります。
受傷直後は受傷肢に体重をかけることができずに転倒したり、しゃがみこんだりしますが、しばらくすると歩行可能となることも少なくありません。 しかし、歩行が可能な場合でもつま先立ちはできなくなるのが特徴です。
アキレス腱が断裂していても足首(足関節)は動かすことは出来ます。
原因と病態
アキレス腱断裂は、踏み込み・ダッシュ・ジャンプなどの動作でふくらはぎの筋肉(下腿三頭筋) が急激に収縮した時や、着地動作などで急に筋肉が伸ばされたりした時に発生します。腱の退行性変性(いわゆる老化現象)が基盤にあると考えられています。
30~50歳のスポーツ愛好家に多く、レクリエーション中の受傷が多いのが特徴です。
診断
アキレス腱断裂部に皮下の陥凹(へこみ)を触れ、同部に圧痛がみられます。うつ伏せで膝を直角に曲げた状態でふくらはぎを強くつまむと、正常では足関節は底屈します (Thompson テスト)。アキレス腱が断裂するとこの底屈がみられなくなります。
ほとんどの場合、通常のX線(レントゲン)検査では異常を認めません。
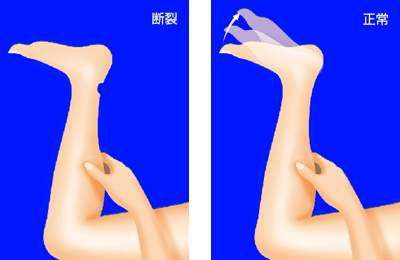 Thompson テスト
Thompson テスト予防と治療
治療は、手術を行わずにギプスや装具を用いて治療する保存治療と、断裂したアキレス腱を直接縫合する手術治療があります。それぞれに長所、短所があるので、治療法はよく相談して決めましょう。
治療開始後4ヵ月程で軽い運動は可能となりますが、全力でのスポーツ活動ができるのには短くても6ヵ月はかかります。

リトルリーグショルダー(上腕骨近位骨端線損傷)
小学校高学年から中学生の時期に、野球など投球を行うスポーツで生じる肩の痛みの原因の一つです。
上腕骨の肩の近くの骨端線という成長軟骨が繰り返す投球動作により離開してくるものです。
診断:レントゲンで骨端線の左右差を見て診断します。エコーでは患側の骨端線の開大だけでなく、骨膜肥厚やドプラモードでの血流増加も見られます。
治療:投球を1~3か月程度休止し、肩だけでなく体幹のストレッチも行います。
投球休止を守れず、痛みを我慢しながら投球を続けると、再発や骨端線で骨がズレる恐れもあります。レントゲンで骨端線の狭小化、圧痛やシャドーピッチングで痛みがなくなれば徐々に投球動作を再開していきます。
リトルリーグショルダーのパンフレット

野球肘
症状
成長期にボールを投げすぎることによって生じる肘の障害を野球肘といいます。
投球時や投球後に肘が痛くなります。肘の伸びや曲がりが悪くなり、急に動かせなくなることもあります。
原因と病態
繰り返しボールを投げることによって肘への負荷が過剰となることが原因です。
肘の外側では投球時に骨同士がぶつかって、骨・軟骨が剥がれたり痛んだりします(外側型野球肘)。
また、肘の内側では骨同士が引き離される力がかかり、靱帯・腱・軟骨がいたみます(内側型野球肘)。
肘の後方でも骨・軟骨がいたみます。
診断
野球をしていて、肘に痛みがあり、動きも悪いなどの症状があれば、野球肘が疑われます。
X線(レントゲン)検査やエコー検査、MRI撮影で診断します。
予防と治療
投球の中止が重要で、肘の安静が大切です。痛みを我慢して投球を続けていると障害が悪化して、症状によっては手術が必要になることもあります。
手術には、骨に穴をあける方法、骨を釘のようにして移植する方法、肋軟骨や膝の軟骨を移植する方法などがあります。
腰椎分離症
症状
腰椎分離症では、スポーツの際に腰に強い痛みを感じます。身体の柔らかい中学生の頃にスポーツなどを通して腰椎に継続的に負担がかかる事で腰椎が二つに分裂してしまい発症してしまうと言われています。
診断
腰椎分離症の診断では側面や斜めからのレントゲン撮影を行います。必要に応じ、MRI、CT検査を行うこともあります。検査でしっかりと腰椎の状態を確認する事で、状態に適した治療プランや施術を行い、回復へと導きます。
治療
分離症の起こり始めの段階では、骨の「ひび」はまだ治ります。まず、原因となったスポーツ、運動を休止させることが第一で、加えてコルセットで腰を固定し「ひび」の部位に力がかからないようにします。ただ、骨の「ひび」が入って時間のたったものは骨が再び癒合することは期待できません。痛みのコントロールが治療の目標となります。痛みに対しては痛み止めを使ったりもしますが、筋のバランスをとるために腹筋訓練や背筋、大腿部の筋のストレッチングも重要です。もし分離症が癒合しなくても、成人した後に腰の痛みで困ることは少ないと言われています。
疲労骨折
疲労骨折とは何か?起こる原因と部位、予防法など
疲労骨折という言葉を耳にしたことはありますか? 骨折というと骨がポッキリ折れてしまうことをイメージするかもしれませんが、疲労の積み重ねによって起こる場合もあります。ここでは疲労骨折の原因やよく起こる部位、症状についてご紹介します。
疲労骨折とは
疲労骨折は、1回の大きな力で骨が折れる通常の骨折とは異なり、同じ部位に小さな力が少しずつ加わることで発生する骨折です。慢性的なスポーツ障害のひとつで、ランニングやジャンプなど、同じ動作を繰り返すスポーツ選手に多くみられます。
疲労骨折が厄介なのは、痛みがあっても運動を続けられる点です。最初のうちは骨にわずかな亀裂が入った程度でも、無理してプレーを続けていると、やがて完全な骨折に至ります。
ケガが原因で起こる外傷骨折と違って、強い痛みや皮下出血、大きな腫れを伴うことはないものの、運動しているときや圧迫したときに痛みを感じることが多いです。痛みのある部位が腫れたり、少し膨らんだりする場合もあります。
あきらかな外傷がないため「捻挫だと思っていたら、骨折していた」というケースもあります。からだを動かしているときに関節以外の部位にも痛みがあったり、ケガをした覚えがないのに腫れや痛みが続いたりする場合は、疲労骨折が疑われるので気をつけましょう。
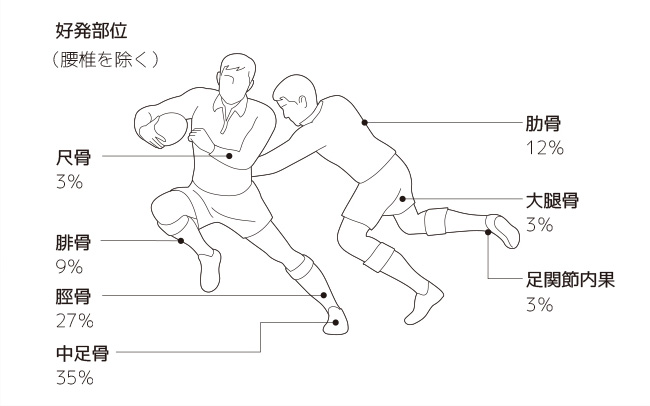
疲労骨折が起こりやすい部位と原因
足の甲にある中足骨(ちゅうそくこつ)や、すねの内側にある脛骨(けいこつ)、すねの外側にある腓骨(ひこつ)などは運動による負荷を受けやすく、疲労骨折が起こりやすい部位です。また、肋骨、大腿骨(だいたいこつ)、尺骨(しゃくこつ、前腕にある2本の骨のうち小指側にある骨)でも起こります。
疲労骨折が起こる原因として、次の2つが考えられます。
選手側の要因
筋力不足、アンバランスな筋力、未熟な技術、からだの柔軟性の不足
環境側の要因
オーバートレーニング、選手の体力や技術に合わない練習、不適切なシューズ、地面が固すぎ、もしくは柔らかすぎる練習場
疲労骨折を起こしたら?応急処置と予防法
疲労骨折の場合、運動を中止して安静を保つことが大切です。同じ動作を繰り返して発症したのであれば、その動作を1〜2ヶ月程度行わないようにすると、ほとんどが快方に向かいます。
練習などで再び同一部位に繰り返し負担をかけると、再発するケースも少なくありません。手術が必要となる場合もあるので注意が必要です。普段から過度のトレーニングや、特定の部位ばかりに負担がかかる動作は避け、トレーニング内容に変化を持たせる工夫をしましょう。
疲労骨折を放置していると症状が進行し、治療期間が長くなります。おかしいと感じたらすぐに受診しましょう。
鼠径部痛症候群(グロインペイン症候群)
症状
ランニングや起き上がり、キック動作など腹部に力を入れたときに鼠径部やその周辺に痛みが生じます。
原因と病態
他の競技と比べサッカー選手に多く見られ、一度なると治りにくいのが特徴です。
体幹から股関節周辺の筋や関節の柔軟性(可動性)の低下による拘縮や骨盤を支える筋力(安定性)低下による不安定性、体幹と下肢の動きが効果的に連動すること(協調性)が出来ず不自然な使い方によって、これらの機能が低下し、痛みと機能障害の悪循環が生じて症状が慢性化していきます。
何らかの原因で可動性、安定性、協調性に問題が生じたまま、無理にプレーを続けると、体幹から股関節周辺の機能障害が生じやすくなります。
また、片足で立ってキックを多くするサッカーの動作そのものが発症の誘因になります。
診断
サッカー選手など片足立ちでキックを多くするスポーツをしていて、鼠径部周辺に痛みを訴え、圧痛などがあれば診断可能です。
治療
可動性、安定性、協調性の問題を評価し、それを修正するアスレチックリハビリテーションを行います。マッサージ、筋力訓練、協調運動訓練などが基本です。スポーツ障害を得意とする理学療法士とともに治療にあたりますのでご相談ください。
予防
けがや股関節周囲に痛みがある場合に、そのまま無理にプレーを続けないことが必要です。
股関節周辺の拘縮予防や筋力低下の予防として理学療法を行います。
スポーツ前の準備運動に、体幹から下肢を効果的に連動させる協調運動を取り入れ十分に行いましょう。