骨腫瘍
外骨腫 類骨骨腫 内軟骨腫 線維性骨異形成 骨巨細胞腫 線維性骨皮質欠損・非骨化性線維腫 悪性骨腫瘍
良性骨腫瘍
良性骨腫瘍とは?
骨腫瘍は骨に発生するできもの(腫瘍)です。骨の腫瘍といわれると、有名な骨肉腫を思い浮かべてびっくりされる方もおられますが、実際には転移などはせず、命に悪影響がない良性の骨腫瘍の方が多いです。しかし、良性と悪性の区別が難しいケースもあり、疑わしい時には専門の施設での検査が必要です。しこり(軟部腫瘍)のように皮膚から突出することが少ないため、より存在に気が付きにくいことがあります。
良性骨腫瘍で一番多いのはいわゆる外骨腫といって、関節周囲の骨がでっぱってくるものです。正式には骨軟骨腫または軟骨性外骨腫といいます。
骨がうすくなって折れやすくなるものとして骨のう腫や内軟骨腫、線維性骨異形成などがあります。幼児のレントゲン写真で膝の内側(大腿骨遠位)が丸く抜けてみえるのは線維性骨皮質欠損というもので心配いりません。また、骨髄炎のレントゲン像も骨のできものにみえることがありますが、熱があって血液検査で炎症所見があることが多いです。
良性骨腫瘍の治療法
痛みがなく、骨折しやすくなければ、治療の必要はありませんが、大きくなっていないかどうか、半年か1年に1度の経過観察を行う場合もあります。
骨のう腫は骨折することにより治ってしまうこともあります。上腕骨骨のう腫では骨折しても三角巾を3週間していると骨折は治るので、そのまま経過をみることが多いです。大腿骨の頚部という部位に骨のう腫ができた場合には、骨折後に変形を残す危険性があるため、手術をすることが多いです。手術直後は骨がかえって弱くなるので、骨が強くなる3~4ヶ月は体重をかけないことが必要です。大きい骨のう腫では、完全に体重をかけないようにするために入院して治療することもあります。ただし、この手術をしても骨のう腫が一部残存し、再手術を要することもあります。
線維性骨異形成も1ヶ所だけのことと多発性のことがあります。線維性骨異形成は範囲が大きく、骨をとってしまうのが難しいことが多いので、骨が弱そうな時や骨折した時には装具を使ったり、骨を補強するような金属製の内固定材を使った手術を行います。線維性骨異形成が大腿骨頚部に発生すると内反変形をきたすことがあり、程度が強い場合には外反骨切り術を行います。
外骨腫(exostosis 骨軟骨腫 chondroma)
1ヶ所だけの場合と多発する場合(多発性遺伝性外骨腫症 MHE; Multiple Hereditary Exostoses)があり、多発性では遺伝することがあります。まれですが、大人になってから悪性化することもありますので、肩や骨盤周囲の外骨腫が大人になって大きくなる時は注意が必要です。

軟骨帽に覆われた骨の隆起が,骨の端に近いところ(骨幹端)周囲などからから生じます。
多発性外骨腫の原因遺伝子はほぼ判明していますが、この遺伝子異常がなぜ骨腫瘍を引き起こすのかはまだわかっていません。多発性外骨腫患者の子どもには50%の確率で遺伝することがわかっています。
単発性の外骨腫は通常遺伝性はありませんが、組織学的には多発性と同じものです。
症状
多くの場合は無症状です。また症状がある場合でも、「骨のでっぱり」による違和感程度であることが多いです。症状が強い場合は物理的な圧迫による障害、つまり骨の突起による痛み、神経圧迫による痛みやしびれ、関節の動きにくさ(可動域制限)などが出ることがあります。
多発性の場合は、成長期からの外骨腫の近くの成長軟骨の成長障害に伴う骨変形、低身長、四肢や背骨の変形(側わん症など)などの症状が出ることがあります。
合併症
骨の成長の終了とともに、外骨腫の成長も止まります。まれに成長終了後に悪性化(軟骨肉腫への悪性化が主で,頻度は2~4%程度と言われています)することがあり、成人後に腫瘤が大きくなった場合は悪性化の可能性がありますので注意が必要です。
治療
外骨腫の手術適応
・痛みやしびれが出た場合
・関節の動きを妨げる場合
・外見に問題がある場合
外骨腫では骨がでっぱって筋肉、腱、神経などを圧迫して痛みやしびれが出た場合は、その原因となる外骨腫を削る手術をします。関節の近くで変形がでたり、関節の動きが悪くなる場合も手術をすることもあります。でっぱりが大きくて外見上問題となる場合も手術適応となります。小さい骨のでっぱりで、なんの支障もなければ経過関節するのみで手術をする必要はありません。
手術では、再発を防ぐために軟骨帽を完全に切除します。四肢の変形や下肢の長さに差が出る状態(脚長差)となっているものも切除の対象となります。またすでに生じた変形に対しては矯正骨切り術や骨延長術を併用することもあります。
類骨骨腫(osteoid osteoma)
類骨骨腫とは
夜になると痛みを訴える、いわゆる夜間痛を特徴とする良性の腫瘍です。ほとんどの腫瘍の大きさは1cm以下です。子ども、特に10代に多く、成長痛と間違われることもあります。大半が20代までに発生します。
長管骨の骨幹部の皮質骨が好発部位です。大腿骨,脛骨が多く,次いで上腕骨に多いと言われています。手足の指の小さな骨(指節骨)に発生することもあり、その場合指が太くなります。背骨(脊椎)にも発症することがありますが,脊椎では腰椎に多く,椎間関節や椎弓根など,後方要素に多く発症します。
症状
夜間にいつも同じ部位が痛むことが特徴的です。とくに寝ている間や寝入りばなに痛いことが多いです。腫瘍からプロスタグランジンという炎症を引き起こす物質が、日中よりも夜に多く分泌され、痛みが生じます。痛みのために眠れなくなることもあります。痛みの程度は一定していません。痛み止めの消炎鎮痛薬がよく効くことも特徴的です。脊椎発生例では側弯や神経根症状(下肢痛など)を呈することがあります。
子どもによくみられる、いわゆる成長痛と間違えやすいものですが、成長痛の部位は日によって場所が変わる点が異なります。成長痛と異なり、類骨骨腫の痛みの部位はいつも同じ場所です。
小児の場合では、必ずしも痛みを訴えず、歩き方が変になったり、関節をうまく動かせなくなることもあり、親がそれに気づき受診することも少なくありません。
検査・診断
レントゲン検査やCT検査、骨シンチグラフィー検査によって診断が行われます。
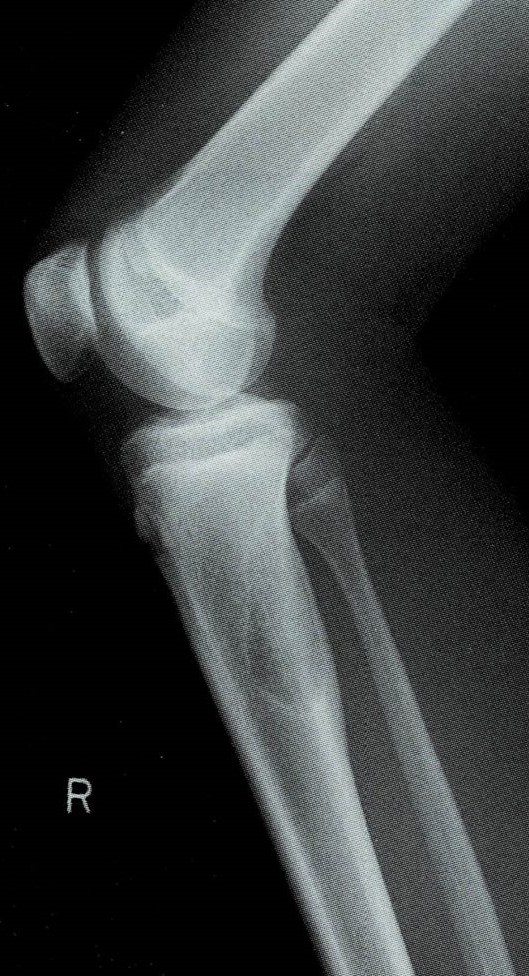
レントゲンでは腫瘍の周りの骨はふくらんで肥厚し、その中心に直径1cm以下の骨が抜けたような部分(透明巣:透けて見える)が見つかることが特徴です。腫瘍の本体はこの小さな部分にあって、ナイダス(nidus)と呼ばれます。ナイダスは未成熟な骨からなっていて、痛みの原因はここで産生されるプロスタグランジンのためと考えられています。
CTでは骨の中にできた腫瘍やナイダスをより確認しやすくなります。ナイダスの中心部には石灰化を認めることが多いです。
夜間痛があり、それに痛み止めの薬がよく効くことと、レントゲンとCT検査で特徴的な骨の肥厚とその中心部のナイダスが確認できればほぼ診断できます。
診断を確定する際には病理組織検査が重要なので、手術で摘出した腫瘍の一部を切り取って検査します。
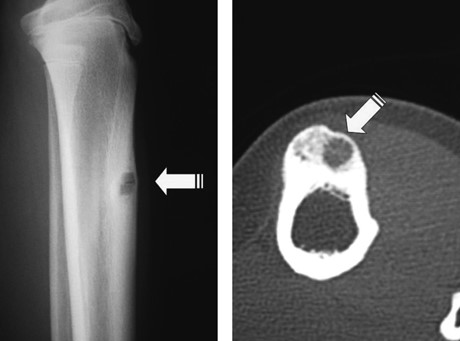
∧脛骨に発生した類骨骨腫 左:レントゲン 右:CT 矢印:ナイダス
治療
痛みには、非ステロイド性消炎鎮痛薬(NSAIDs)がよく効きます。鎮痛剤で症状を抑える保存的治療が中心になり、そのうち痛みが消えたり、まれですが自然に治ることもあります。どういう場合が自然に治るのかはわかっていません。痛みが消炎鎮痛薬でおさまるようであれば、レントゲン検査の経過観察でよいでしょう。
痛みが強い場合、長期にわたる服薬が必要な症例などでは手術やCTガイド下経皮的ラジオ波焼灼術(CTガイド下に細い器械をナイダスまで正確に挿入し腫瘍を焼く方法)が行われることがあります。
手術ではナイダスを切除するために周りの正常な骨を削る必要がありますが、腫瘍を取りきれれば痛みは完全になくなります。
CTガイド下経皮的焼灼術は侵襲が少なく早期社会復帰可能で美容面での問題も少ない利点がありますが、再発リスクや他の合併症もあるため、腫瘍専門整形外科医とよく相談する必要があります。
内軟骨腫(enchondroma)
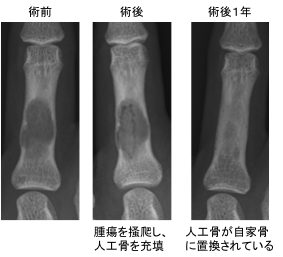
手の指や足の趾の骨にできる良性骨腫瘍で、徐々に周りの皮質骨を薄くさせ、ときにわずかな外力で皮質骨の骨折を起こして痛みを出すことがあります。痛みがないと腫瘍の存在に気づかないことが多いです。
骨折の痛みが治まるまで皮質骨の骨癒合を待ち、専門施設での手術にて腫瘍の掻把(そうは)と人工骨充填を行います。
線維性骨異形成(fibrous dysplasia)
骨腫瘍ではなく,骨腫瘍類似疾患とされています.名前が示すように、骨のなかで、骨の形成異常が起こって線維組織に置き換わり、そのなかに成熟していない骨が作られる病気です。骨の一部が骨になりきれないで線維性組織として残ったものと考えてよいと思います。骨の中の海綿骨が線維化して、骨の表面が薄くなり、骨全体がもろくなります。骨の発育障害の一つと言われていて、骨の成長する時期、10~20歳の青年期に多く発見されます。骨盤、大腿骨、脛骨、肋骨、頭蓋骨に多く発生します。1カ所にできる単骨性と、全身に多発する多骨性があります。多発性の時には体の片方に優位に現れることが多いです。また、皮膚の色素沈着(カフェオレ斑)と性の早熟を伴うことがあり、アルブライト症候群(McCune-Albright症候群)と呼ばれます。
原因
原因はGタンパクと呼ばれる物質の異常により,骨の形成が障害され、骨を作るべき細胞が骨を作りなさいという指令を受け取ることができなくなることと考えられています。
症状
痛みが主な症状で、症状が悪化すると歩行困難や骨の変形、骨折がおこります。また、骨がもろくなるため、骨折しやすくなり、治癒もしづらくなります。
検査・診断
レントゲン検査やCT検査、骨シンチグラフィなどの画像検査で、骨の中が線維化していないかなどを調べます。レントゲンでは、腫瘍部分がすりガラス様陰影という半透明様の状態になります。
線維性骨異形成では骨膜反応は見られません。
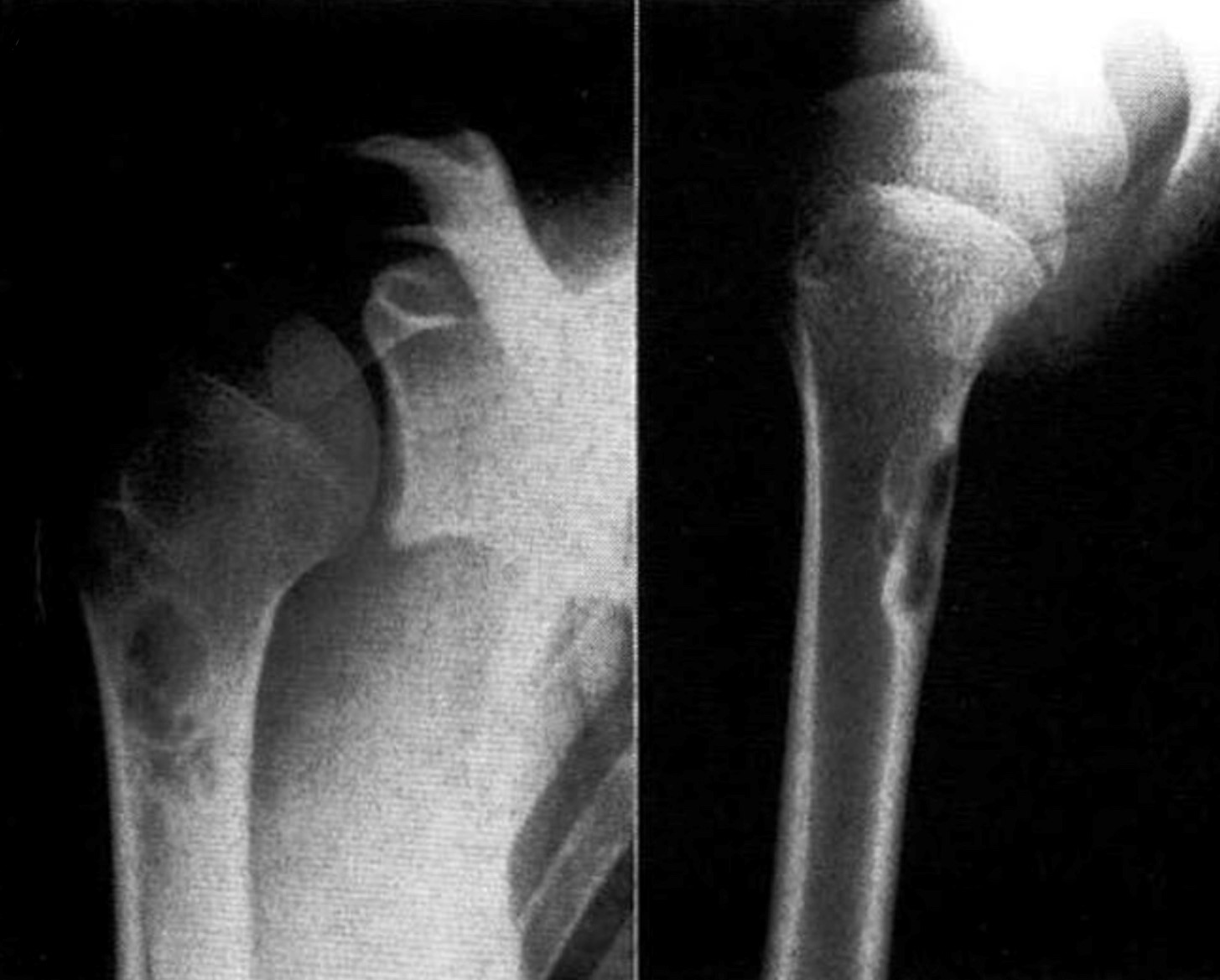
レントゲンで『羊飼いの杖変形:Shepherds crook deformity』と呼ばれる特徴的な変形を代表とする高度な変形を呈します。変形の原因としては成長軟骨板自体に異常はないが,正常骨髄が病変に置換された脆弱骨で起きる病的骨折による変形と考えられています。
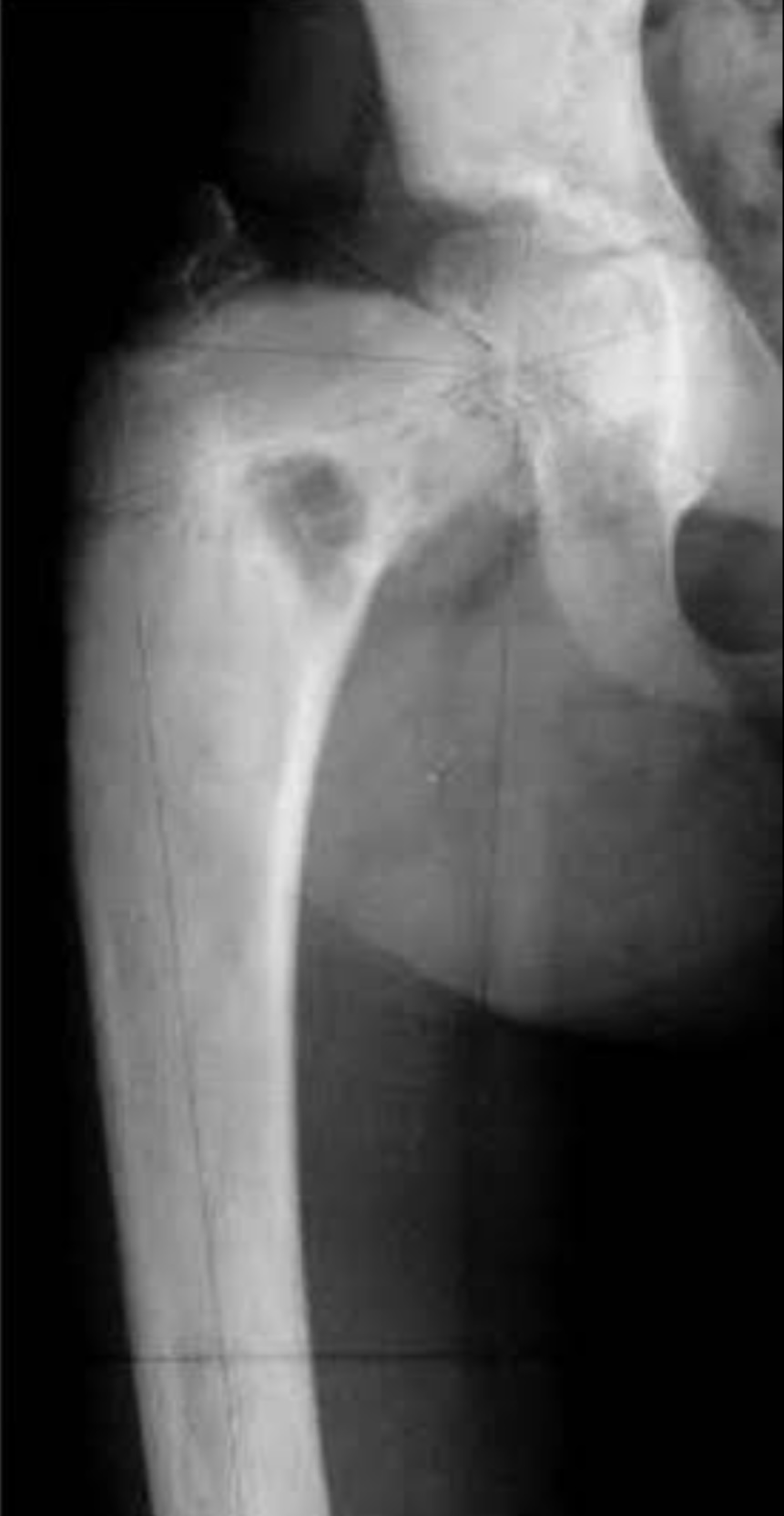
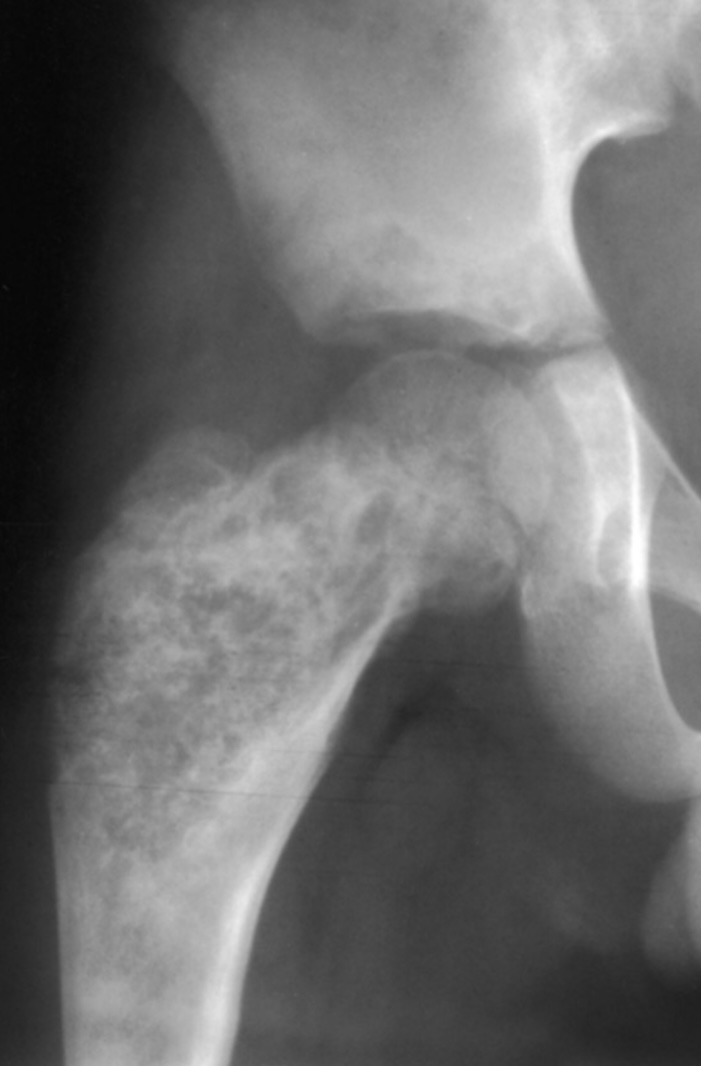
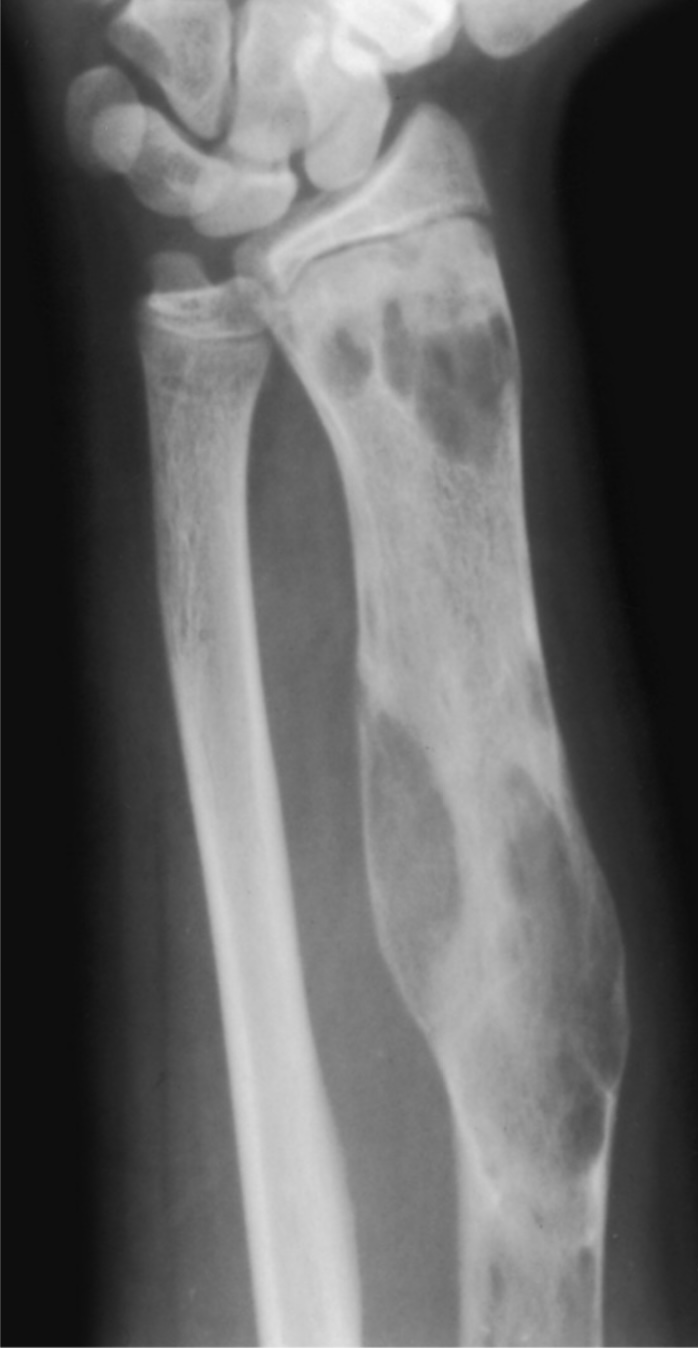
∧線維性骨異形成のレントゲン画像
左:右大腿骨の羊飼いの杖変形 中:右大腿骨すりガラス様陰影、骨盤にも病変あり 右:橈骨の線維性骨異形成
※脛骨のレントゲンで線維性骨異形成と同じような硬化性・溶骨性変化が混在した病変がみられた場合は、アダマンチノーマという骨腫瘍である可能性もあります。
治療
単骨性の場合は,病気になった骨の中身を取り除く病巣の掻破と正常な骨を移植する骨移植、骨の一部を切り取り、変形した骨を元に戻す骨切り術、プレートを入れ、骨の変形を防ぐプレート固定術を行う場合があります。
多骨性の場合は病変が広すぎたり再発の可能性が高いため掻破・骨移植は現実的ではありません。病的骨折と変形の予防が重要であり、治療は変形に対する治療がメインとなります。正常なアライメント獲得後は骨は力学的に強固となり病的骨折を起こす危険性を減らすことが期待できます。
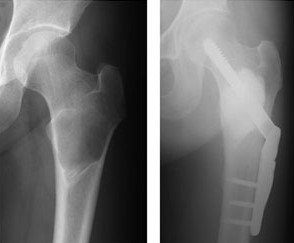
∧左大腿骨の線維性骨異形成に対する手術:掻爬、人工骨移植、骨折予防のプレート固定
骨巨細胞腫(giant cell tumor of bone)
骨巨細胞腫は厳密には悪性骨腫瘍ではなく良性骨腫瘍に分類されていますが、現在は最新のWHOの分類でも、局所浸潤性が強く、治療後の局所再発率が高いことや肺転移(約2%)を生じることがある点から中間悪性腫瘍としてとらえられています。主に若年~中高年の成人、特に20代前後の長管骨骨端部(特に膝関節周囲)に好発する骨破壊性腫瘍で、骨折するまで症状がないことも少なくありません。骨盤や脊椎など手術が困難な部位にも発生します。
治療
治療は通常は手術が行われます。悪性腫瘍のように正常組織を含めた広範切除ではなく病巣のみ掻き出す掻爬術が行われます。十分に掻爬した後、エタノールや蒸留水などで境界部を処理した後欠損部分には骨セメントやハイドロキシアパタイトの人工骨を充てんします。局所再発率が高いため、手術後も経過観察が必要です。
また2014年から、切除が非常に難しい症例には、抗RANKL抗体であるデノスマブ(ランマーク®)という新しい薬が日本でも使えるようになり、現在は症例に応じて手術や薬物療法を使い分けることができるようになりました。
∧右大腿骨遠位の骨巨細胞腫 左:手術前 右:手術後
線維性骨皮質欠損(fibrous cortical defect)
・非骨化性線維種(nonossifying fibroma)
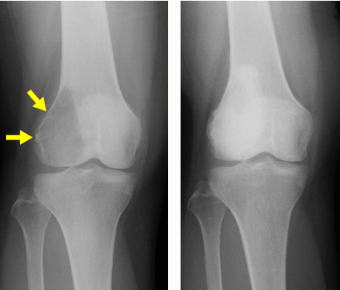
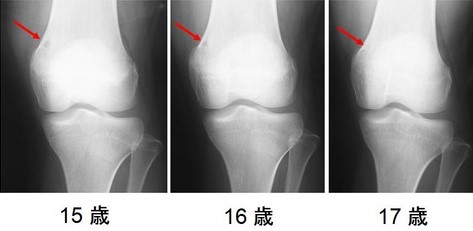
小児の膝のレントゲン撮影をすると大腿骨遠位内側に1センチ大の透瞭像が見つかります。骨皮質内にできる地図状の欠損で骨膜反応はなく、円形・楕円形で皮質内に収まっていれば、線維性骨皮質欠損という診断で経過を見ていきます。比較的ポピュラーな良性骨腫瘍で、小児の主に大腿骨遠位の後面内側に好発します。大抵は自然に消えて無くなります。
非骨化性線維腫は線維性骨皮質欠損と同じ組織像であり、いままで区別されてきましたがWHOの分類では同じものとされています。こちらも経過観察をします。
∧線維性骨皮質欠損の自然消失
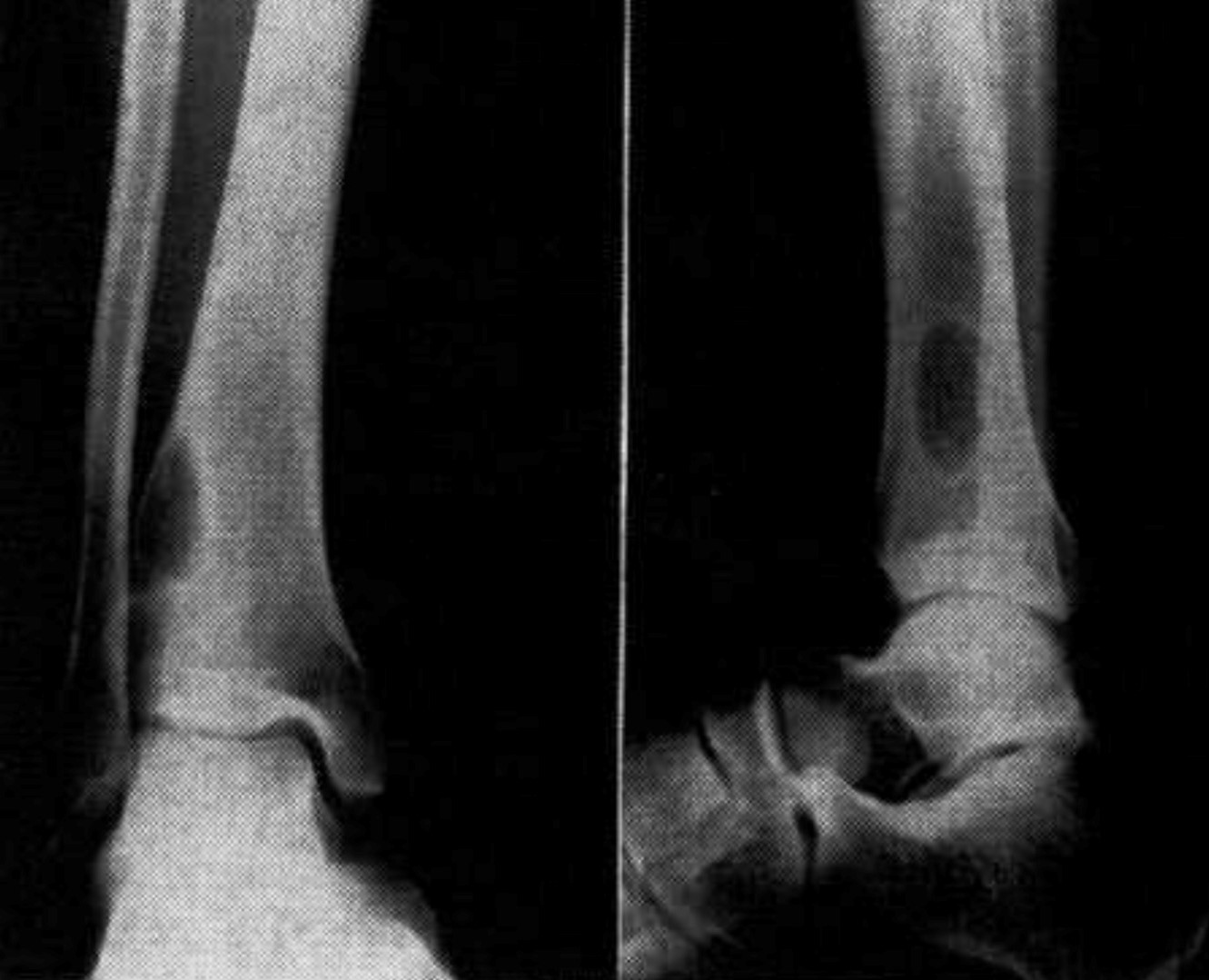
∧非骨化性線維種
悪性骨腫瘍
悪性骨腫瘍には、骨肉腫(osteosarcoma)、ユーイング肉腫(Ewing sarcoma)、軟骨肉腫(chondrosarcoma)、脊索腫(chordoma)などを含む原発性悪性骨腫瘍と、肺癌や乳癌などの骨転移(脊椎転移が多い)に代表される転移性骨腫瘍があります。原発巣の癌が見つかるより前に骨転移がみつかることもあります。
病歴聴取、レントゲンなどで骨腫瘍が疑われた場合にはMRIを行います。
悪性骨腫瘍と診断された場合だけでなく疑わしい場合も含め、専門の施設で精査および手術や化学療法などの治療を行う必要があります。
新潟県においては、新潟大学医歯学総合病院、がんセンター新潟病院において整形外科の中でも骨軟部腫瘍専門の医師による対応となります。