膝の痛み
膝の症状は多岐にわたります。
- ひざの痛み
- ひざに水がたまる
- ひざが曲がらない
- 正座ができない
- ひざの不安定感
内服治療・関節内注射・装具・物理療法・リハビリテーションといった複数の治療を組み合わせ、少しでも痛みが軽減されるように努めています。 
主な症状を記載しますので、当てはまる方は疾患名をクリックしてご覧ください(例外もございます)。
変形性膝関節症 立ち上がる時や歩行時に膝の内側が痛い、痛みが徐々に強くなってきた
膝偽痛風 急に膝が腫れて痛い高齢者
オスグッド病 スポーツをしている小学校高学年から中学生の膝の下の骨の出っ張りが痛い
腸脛靭帯炎(ランナー膝) ランニングや仕事で膝の曲げ伸ばしが多い方で、膝の外側が曲げ伸ばしのときに痛い
半月板損傷 膝の曲げ伸ばしや立ち上がる時に膝が痛い、曲げ伸ばしのときに膝が引っかかる
膝蓋腱症(ジャンパー膝) ジャンプやダッシュ、ランニング動作を繰り返すスポーツ選手で膝のお皿の下が痛い
鵞足炎 ランニング、サッカー、水泳といったキックを繰り返すスポーツをしている方やよく歩く方で膝の少し下の内側が痛い
特発性大腿骨内顆骨壊死 中年以降で歩行時や立ち上がり時の膝の内側の痛みが急に出てきた
膝蓋前滑液包炎 膝のお皿の表面がぷよぷよ腫れている
脛骨粗面滑液包炎(浅膝蓋下滑液包炎) 膝のお皿の数センチ下の骨が出っ張ったところがぷくっと腫れている
Hoffa病 立つと膝が反りぎみになり、膝を伸ばすときにお皿のすぐ下のあたりが痛い
Sinding-Larsen-Johansson病(SLJD) 10歳前後で運動時にお皿の下の部分が痛い
有痛性分裂膝蓋骨 スポーツをした時や膝の曲げ伸ばし膝のお皿付近、特にお皿の外側の上が痛くなる
膝蓋骨疲労骨折 スポーツする人で膝のお皿が痛い
大腿骨顆上部疲労骨折 スポーツする人で膝の少し上が痛い
半月板嚢腫 スポーツする人の膝の前方の痛みで、膝を伸ばした時に特に痛みがある
脛骨疲労骨折
ベーカー嚢腫
膝内側側副靭帯損傷
膝蓋骨脱臼
膝周囲の骨腫瘍
膝周囲の神経障害
こむら返り
変形性膝関節症
膝関節の軟骨がすり減り、関節に炎症や痛みが生じます。
膝関節の場合、毎日体重の負担を受けながら動かしているため、太腿とすねの骨の間でクッションになっている軟骨や半月板が徐々に擦り減ってきます。加齢に伴い軟骨が十分に再生されなくなると、軟骨の下の骨も擦り減って、滑らかな動きが阻害され、炎症や痛みを生じます。日本人の場合、すねの骨が内側に弯曲しているので、体重のかかり方から内側の軟骨ばかりが擦り減り、徐々にO 脚になることが多いのが特徴です。

変形性膝関節症の原因
- 加齢
- 肥満
変形性膝関節症の症状
- 初期
- 立ち上がりが痛い
- 中期
- 正座ができない
- 階段昇降で痛みが出る
- 水がたまる
- 末期
- O脚が進み、膝が伸ばせない
- 歩行困難になる
変形性膝関節症の進行
適切な治療を行わないと、少しずつ進行します。
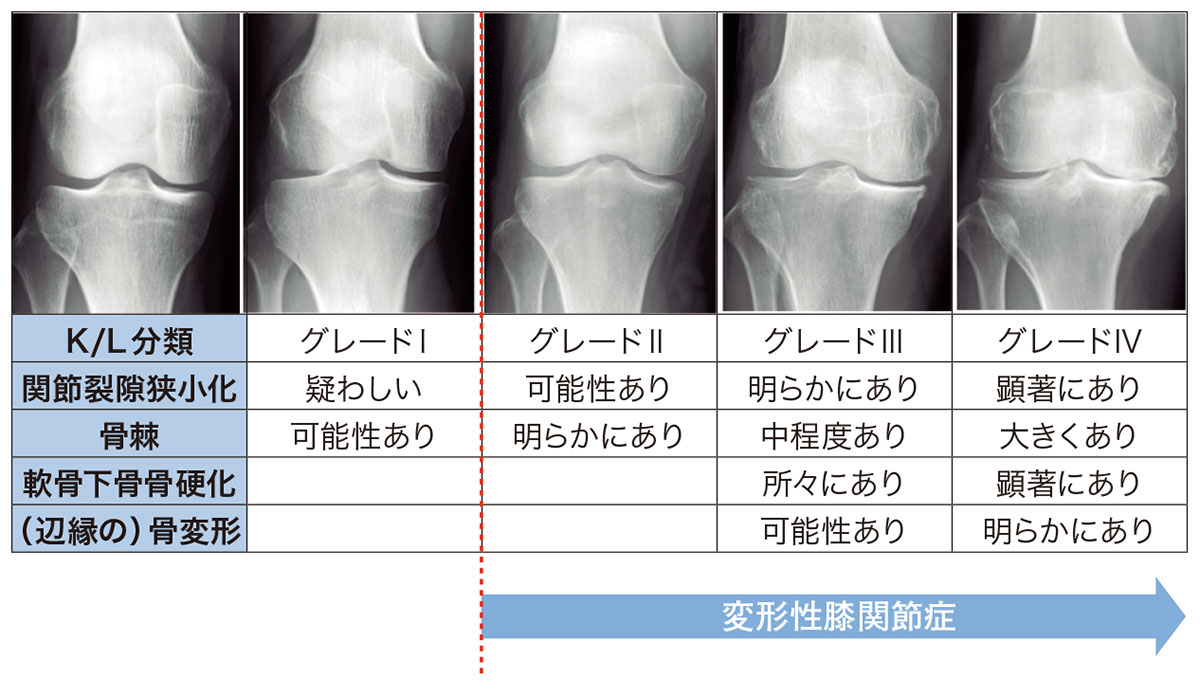
Gradeが1や2のうちに、筋力トレーニングなどのリハビリやヒアルロン酸注射などを行いましょう。
基本的に進行した状態が、左側に戻ることはありません。
変形性膝関節症の治療法
鎮痛薬
抗炎症薬、弱オピオイド製剤、アセトアミノフェン、SNRI(セロトニン・ノルアドレナリン再取り込み阻害薬)といった各種内服薬や、外用薬の組み合わせで痛みを軽減します。
体重の減量
関節への負担を減らすことで、進行予防と痛みを軽減します。
装具療法
膝のぐらつきを抑制するサポーターや、外側楔状足底板を用いて痛みを軽減し進行を予防します。
物理療法
腫れたり熱を持っている場合を除き、低周波などの温熱治療で血行改善をはかり痛みを軽減します。
リハビリテーション
可動域を上げる練習や、膝を支える大腿四頭筋などの筋力向上のトレーニングをします。おろそかにしがちですが、筋力訓練は変形性膝関節症の痛み軽減に有効であることがわかっていますので重要です。
関節内ヒアルロン酸注射
エコーを使用して、正確に関節内へヒアルロン酸の注射を行います
ヒアルロン酸注射について
最初の5週間は毎週、以降は2~4週間おきに行います。
効果には個人差がありますが、通院いただきながらヒアルロン酸注射を続けて軟骨を保護し炎症を抑えていくこと、並行して運動療法で大腿四頭筋などのエクササイズを継続していくことが将来的な悪化の予防には重要です。
PRP療法
血小板が持つ“組織を治癒させる能力”を利用した治療方法で、近年プロスポーツ選手のスポーツ障害などの分野で注目を浴びています。患者さまの血液を採取し、遠心分離機で血小板を多く含んだ血漿(PRP)を分離し、障害部位へ注射します。血小板に含まれる成長因子には組織の修復を促す作用があり、治りにくい組織の損傷を修復する力を促進したり、炎症を早く治めたりすることが期待できます。上記の保存的治療の効果が乏しいけれど手術に抵抗がある方や、痛みをもっと楽にしたい方は試してみる価値のある治療です。
手術
骨切り術や、人工膝関節置換術を行います。患者さまの痛みの程度、変形の状態や保存的治療の効果、仕事や生活環境、ご希望を総合的に判断して、最適な医療機関にご紹介させていただきます。幸い、新潟の膝関節外科のレベルは国内外からも高く評価されており、手術以外の保存的治療が奏功しない場合は安心して手術を受けていただける環境です。複数の信頼できる医師や医療機関と連携しておりますので、手術を希望される方は当院へご相談ください。退院後の経過観察や診療、リハビリテーションについては当院で行うことが可能です。
変形性膝関節症のQ&A
Q. 水を抜くと癖になるのでしょうか?
いいえ、そうではありません。膝に炎症が起こっている間は、水を抜いても抜かなくても水がたまります。
抜いた後にまた水がたまるのは、炎症が続いているからです。
ヒアルロン酸にも弱いながらも、炎症を抑える効果があります。
変形の程度にもよりますが、ヒアルロン酸を続けると水はたまりにくくなります。
Q. ヒアルロン酸の注射はいつまで続ければよいでしょうか?
痛みがあり、ヒアルロン酸注射により痛みが軽減する方は特に続けた方がいいと思います。
理由は、注射をやめるとしばらく調子がよくても、しばらくすると痛みが再発することが多いからです。
その間、軟骨は少しずつすり減り、レントゲン画像でも悪化していくことが多いです。
もちろんヒアルロン酸注射だけではなく様々な方法を組み合わせて治療していきます。
Q. 市販のコンドロイチンなどのサプリメントに軟骨保護作用はありますか?
ありません。口からコンドロイチンなどのサプリメントを摂取しても、関節には入っていかずに排泄されてしまいます。コンドロイチンを多く含む鶏の軟骨を食べていれば変形性関節症にならない、ということはありません。医学的に関節を保護できると認められているのは、関節内へのヒアルロン酸注射だけです。
Q. 自宅でできる運動療法はありますか?
- 仰向けに寝た状態で、5秒かけて片足を10cmほど上げて、5秒ほどキープする
または椅子に座った状態で、5秒かけて片方の膝を伸ばし、5秒ほどキープする - 5秒かけて、ゆっくりと戻す
- 同じ動作を片足20回ずつ 1日2セット
∧科研製薬YouTube公式チャンネル
特発性大腿骨内顆骨壊死
1.症状
歩行時や立ち上がり時の膝の内側の痛みで発症し、変形性膝関節症とよく似た症状を呈します。変形性膝関節症では徐々に痛みが強くなるのに対し、比較的急速に痛みを生じることが多いです。中年以降の女性に多く発生します。
膝関節内の大腿骨の内側の関節面の一部に壊死が生じ、炎症が強く起こることが多く、何度も関節内に水がたまったり、夜間にうずくような痛みが感じることがあります。
2.原因
以前は血行が悪くなることで骨の一部が壊死するといわれていましたが、最近では軽微な外傷が原因で起こる外傷(けが)の一種と考えられています。
階段を降りる際にあどの「ちょっとした段差をおりた瞬間に痛みを感じた」などという受傷機転があることが多いです。
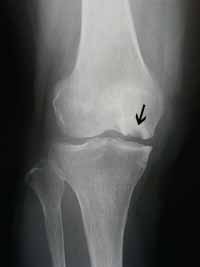
3.進行
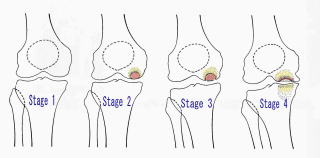
X線分類(下図)が有名です。
Stage 1 (発症期): X線上病的所見を認めない時期。
Stage 2 (吸収期): 半円形の骨透亮像(吸収像)や顆部がやや平坦化像を呈し、骨壊死部が線維化しつつある時期
Stage 3 (完成期): 骨透亮像を骨硬化像(sclerotic halo)が囲み、底部に石灰板が形成され、陥没が進行している時期
Stage 4 (変性期): 骨壊死部の陥没が進行して、明らかな変形性関節症となった時期
3.治療
壊死した部分をもとに戻す方法はありませんが、人によって痛みの感じ方は様々で、あまり痛くない人もいます。
Stage1、2では保存的治療を行います。痛みに対して変形性関節症同様の痛み止めの内服や外用剤を使用したり、ヒアルロン酸の関節内注射を行ったり、膝の内側に体重がかかりにくくするサポーターや外側楔状足底板という膝にかかる負担をへらすような装具を装着して生活していただきます。保存的加療には比較的時間がかかりますが、うまく痛みがコントロールできれば症状は次第におさまっていきます。発症後、時間がたつにつれ変形性関節症が進行することがあります。
Stage3、4で強い痛みが続く場合には骨切り術や人工膝関節置換術などの手術が必要となることもあります。
膝蓋前滑液包炎
膝蓋骨(お皿)の前方にある膝蓋前滑液包に炎症を生じ滑液が貯留し、腫れと痛みが出ますが、痛みのない場合もあります。
皮膚と膝蓋骨間の切り替えしの刺激や外傷によって生じます。
柔道やレスリングなど膝蓋骨を床にすりつける動きを伴うスポーツ選手に多く発症します。
エコー所見として、膝蓋骨の表面に滑液貯留を認めます。
治療は鎮痛剤内服、エコーガイド下で貯留液を穿刺吸引し、局所麻酔薬とステロイドを投与します。注射後は再発予防に1~2週間パッドで圧迫を加えると効果的です。

脛骨粗面滑液包炎(浅膝蓋下滑液包炎)
膝の下、脛骨にある膝蓋腱付着部(脛骨粗面)の表層にある浅膝蓋下滑液包に炎症を生じ滑液が貯留し、腫れと痛みを生じます。もともとこの滑液包は、直接皮膚と骨や腱がこすれ合わないように存在するクッション材のような役目をしています。繰り返しの圧迫や機械的な刺激にがこの部分に加わると炎症が生じ、水がたまって大きく腫れることがあります。
立ち膝での作業をする方、膝をつく機会や時間の多い方に多く発症します。
膝を床に直接つかないように注意しながら生活していただくと、徐々に軽快していくことが多いです。
特に難治性の場合はエコーガイド下で貯留液を穿刺吸引し、局所麻酔薬とステロイドを投与することもあります。
Hoffa病(infrapatellar fat pad syndrome)
膝蓋下脂肪体の深層が大腿骨と脛骨に挟まれることで、脂肪体に出血や浮腫、線維化が生じて膝の痛みを生じる疾患です。外傷を契機に起こる場合と、慢性的に発症する場合があります。
若い女性の過伸展する膝で発症しやすく、Hoffaテスト(膝蓋腱の内側か外側を圧迫しながら膝関節を屈曲位から他動的に完全伸展位として疼痛の誘発をみる)という疼痛誘発テストが陽性となります。
エコーでは、膝蓋下脂肪体の深層に低エコー域と高エコー域が混在する領域を認め、ドプラモードで周辺に血流シグナルを認めます。
治療
膝関節の過伸展時に痛みが誘発されることが多いため、できる限り過伸展を避けるように指導します。また、血流シグナル周辺にエコー下で局所麻酔薬とステロイド(トリアムシノロン5mg)の投与も行います。
Sinding-Larsen-Johansson病(SLJD)
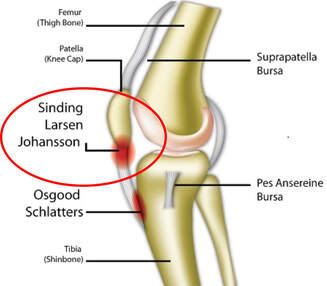
膝蓋骨の骨化障害により膝蓋骨下極(膝蓋腱付着部)に痛み、レントゲンやエコーで同部に不規則な骨化像を呈します。オスグッド病と同様に男児に多くみられますが、より発症年齢が低く10歳前後の発症が多いです。オスグッド病と比べると経過が短く、予後は良好です。
治療
安静と理学療法によるストレッチ指導により痛みは比較的短期間で消失し、スポーツ活動に復帰することが可能となります。ご本人はもとより、保護者や指導者に安静とストレッチ指導を徹底していただくことが重要です。
有痛性分裂膝蓋骨
分裂膝蓋骨とは膝のお皿の骨(膝蓋骨)が2つ以上に分かれている状態のことを言います。原因は不明です。膝の前面をぶつけるなどの受傷機転がある場合もありますが、主に生まれつき分裂している場合が多いです。症状が出ない場合もありますが、激しいスポーツ動作などをきっかけに分裂した箇所にストレスが加わることで痛みが出現します。膝蓋骨には膝を伸ばす筋肉(大腿四頭筋)がついているおり、膝を曲げたり伸ばしたりすることで大腿四頭筋より分裂部に負荷がかかり炎症が生じ、症状が誘発されます。膝蓋骨本体と1~数個の骨片に分かれている分裂膝蓋骨の中で、分裂部位に痛みを有するものを有痛性分裂膝蓋骨と言います。分裂膝蓋骨の頻度は人口の2~3%程度で、そのうち痛みがある有痛性のものは2%程度と言われています。有痛性分裂膝蓋骨の多くはスポーツ選手で、男性が80%を占めます。約25%は両側発生とされます。
症状
・走ったり、ジャンプしたりスポーツをした時に膝蓋骨付近が痛くなる
・膝蓋骨の周囲を押すと痛みがでる(特に外側の上方)
・膝を曲げたり伸ばしたりすると痛い
検査
身体所見で圧痛、大腿四頭筋の柔軟性の確認、レントゲンで分裂した膝蓋骨を確認できます。より詳しく評価するためにCTを撮ることもあります。
エコーでは、有痛性の場合、分離部の血流シグナルが特徴的です。一方、症状がない分裂膝蓋骨では分離部に血流シグナルを認めないことが多いです。
治療
痛みが軽度で運動を休まず継続する場合は、運動前に大腿四頭筋のストレッチ、運動後にアイシングを行います。痛みが続く場合は、痛みを軽減させるために運動を一定期間休止し患部を安静にします。消炎鎮痛剤や外用、物理療法、理学療法による外側広筋(膝蓋骨部付着する筋肉)のストレッチ、血流シグナルを呈する部位に局所麻酔薬とステロイド(トリアムシノロン)5mgの注射などの保存的治療を行います。注射後も痛みを繰り返す場合には、骨片の摘出や、分裂部を処置して骨癒合を図る方法、骨片に付着している外側広筋腱を切離するといった手術を行うこともあります。
膝蓋骨疲労骨折
比較的まれですが、スポーツ選手で膝の前のほうの痛みがある方では膝蓋骨疲労骨折の可能性があります。
多くは膝蓋骨下端から1/4の部分で起こると言われています。
症状、所見は膝蓋腱症(ジャンパー膝)とよく似ています。
レントゲンでは異常がないことも多いです。エコー所見でも、膝蓋腱症(ジャンパー膝)と同様に膝蓋腱や膝蓋下脂肪体に血流シグナルを認めることがあります。注射、ストレッチ等の理学療法を行っても痛みが軽快していかず長引くようであれば、MRI(他施設へ依頼)を撮って診断することもあります。
大腿骨顆上部疲労骨折
スポーツ選手の膝前方~膝の上の痛みを呈する疾患として頻度は低いですが鑑別に挙げるべき疾患です。
他の疲労骨折と同様に、初期にはレントゲンで異常所見を認めないことが多いため、診断が難しいことがあります。エコーでは皮質骨の膨隆を認めることもあります。数週間後にはレントゲンやエコーで仮骨という骨癒合機序で現れる新しい骨が見られます。
治療:骨癒合までは安静のため激しいスポーツを休みながら、理学療法で筋力低下や関節拘縮を予防するためのストレッチ、体幹筋力強化訓練を行います。
半月板嚢腫
半月板から生じた袋状の嚢腫に粘性の高い液体が貯まる疾患です。スポーツ選手の膝の前方の痛みで、膝を伸ばした時に痛みがある場合は、半月板前方の半月板嚢腫の可能性を考える必要があります。
膝の曲げ伸ばしで膝の前方に痛みを感じ、膝を完全に伸ばすと特に痛みが強くなります。
エコーで嚢腫の存在を確認します。
治療:エコー下に穿刺および吸引を行います。
ベーカー嚢腫
膝の裏側に水が貯まる疾患です。
深部に膝窩動脈・脛骨神経といった重要組織がありますので、これらを損傷しないようにエコー画像で針先の位置を確認しながら安全に穿刺・吸引します。内部の液体の残量もわかりますので、抜き残しをできるだけ少なくすることができます。
∧ベーカー嚢腫 エコーガイド下穿刺吸引
膝周囲の骨腫瘍
膝関節周囲(大腿骨、脛骨、膝蓋骨)は骨腫瘍(大腿骨骨腫瘍、脛骨骨腫瘍、膝蓋骨骨腫瘍)の好発部位です。小学校高学年、中学生、高校生の膝関節の周囲の痛みでは鑑別に挙げるべき疾患の一つです。
以前から存在する良性骨腫瘍でも、スポーツや外力をきっかけに薄くなった骨が骨折するなどが原因で急に強い痛みを生じることがあります。非常にまれですが膝の周りは悪性骨腫瘍が発生しやすい箇所として知られています。
特に初期にはレントゲンやエコーで異常所見が見えづらいこともあり、日数を空けてレントゲンやエコー検査する必要がある場合もあります。安静にしていても徐々に悪化する膝周囲の腫れや痛みなどがある場合は整形外科医の診察を受けてください。
膝周辺の骨腫瘍として有名なものに、骨巨細胞腫、骨肉腫などがあります。
膝周囲の神経障害(上内側膝神経、下内側膝神経、伏在神経、腓骨神経)
膝の痛みの原因には、大きく分けて関節内(関節構成要素)の要因と関節外の要因があります。
関節内の要因としては、上記に挙げたように軟骨の摩耗(変形性膝関節症)、半月板損傷、関節水腫、関節炎、靭帯損傷などがあります。
関節外の要因としては、滑液包炎、鵞足炎、膝蓋腱症(ジャンパー膝)、オスグッド病などのほか、上内側膝神経障害、下内側膝神経障害、腓骨神経障害、伏在神経障害等の神経障害による痛みがあります。
それぞれの神経が周囲組織と癒着したり、圧迫を受けたり、滑走性が悪化したりすると膝の痛みの原因となることがあります。
レントゲンで異常がないと言われたのに痛みが続く方、変形性膝関節症に対してヒアルロン酸注射を受けているのに痛みの改善がない方などでは、神経の滑走障害や周囲組織との癒着などによる神経障害の痛みである可能性があります。レントゲン所見と痛みの相関関係は必ずしも大きくないことは知られており、実際レントゲンで軟骨のすり減りや骨の変形が強い人でも痛みがない方、その逆パターンの方も数多くいらっしゃいます。
当院では、痛みの本当の原因は関節内にあるのか、それとも関節外にあるのかを明確にして治療を進めます。
他院で「もう手術しか方法がありません。」と言われた方でも、当院でのハイドロリリースとリハビリを行うことで症状が緩解し手術を回避出来た方もいらっしゃいます。
これらの神経障害が疑われる方に対しての診断的治療として、エコーガイド下ハイドロリリースを行っています。注射の効果がある場合はその神経障害による痛みが原因の一つと考えられますので、鎮痛剤、理学療法士による筋肉・筋膜・神経の可動性を改善する徒手療法も併用して治療を行います。