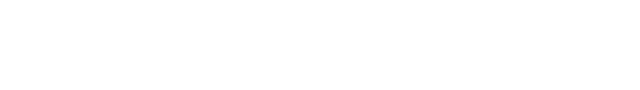骨粗しょう症

骨粗しょう症とは
骨粗しょう症とは、閉経や加齢が原因で骨がもろくなり、背骨や大腿骨などが骨折しやすくなる病気です。原因となる明らかな疾患がなく、主に女性ホルモンの低下や加齢によって引き起こされる原発性と、特定の病気や薬の影響によって二次的に起こる続発性がありますが、多くが原発性といわれます。
国内患者数1,280万人(65歳以上の方の3人に1人)と推計されていますが、治療を受けられている方は200万人しかいません。痛みなどの症状がないため骨折するまでは治療を受けられない方が大半で、いつ骨折してもおかしくない方が治療を受けていないこと、そういった方がある日突然骨折を起こすことが問題になっています。皆さんの周りでも、不幸にも骨粗しょう症に伴い骨折(大腿骨、脊椎などの脆弱性骨折)した方が毎日のように救急車で搬送されています。我が国では驚くべきことに大腿骨近位部骨折だけで年間15万人以上、脊椎圧迫骨折は年間30~100万人も発生しているのです。骨粗しょう症による大腿骨近位部骨折で寝たきりになってしまった方、脊椎圧迫骨折で背中が曲がり歩行困難になった方など困っている方が数多くいらっしゃいます。
上の図は、年齢(横軸)と、その年齢の方の平均の骨密度(縦軸)のグラフです。
20歳前後の骨密度を100%としたとき、70%未満となると骨粗しょう症と診断されます。特に女性(赤線)では、50歳前後から急速に骨密度が低下し始め、70歳以降では骨密度の平均値が骨粗しょう症となっているのがわかります。極端な表現かもしれませんが、70歳以上の女性の多くは骨粗しょう症であると考えられます。
骨粗しょう症の治療は、将来の骨折を防ぐための「予防」のためです。症状が出る前なので、本当に治療する必要があるのかなと思ってしまうのも不思議ではありません。
私たちの骨は絶えず古い骨を壊し、新しい骨を作るという「リモデリング」と呼ばれる骨代謝を繰り返して健康な状態を保っています。骨代謝を順調に行うためには、古い骨を壊す「破骨細胞」と新しい骨を生み出す「骨芽細胞」の働きのバランスが重要です。骨が壊されすぎたり、新しい骨が作られなくなると骨がスカスカとなり骨粗しょう症になってしまいます。特に女性の場合は閉経後にエストロゲンというホルモンの欠乏により、破骨細胞が活発化して骨がどんどん壊されるようになり、骨密度が年齢とともに急速に低下していきます(閉経後骨粗しょう症)。そこで骨が壊れるのを抑える薬が骨粗しょう症治療薬の中でよく使われています。しかし、もともとスカスカだった骨が壊れるのを抑えても骨密度の上昇には限界があり、またある時期を過ぎると古い骨が壊れないために起こる合併症(非定型骨折:通常骨折しにくい箇所が極めてわずかな力で骨折する)も起こりえます。そこで、新しい骨をどんどん作る治療薬も開発され、最近では特に重度の骨粗しょう症においてはこの治療法が主流となってきています。
骨が壊されるのを防ぐ薬、骨の質を高める薬、骨の材料になる薬、骨を壊してそれ以上に新しい骨を作る薬、骨が壊されるのを防ぎつつ新しい骨を作る薬と、今は素晴らしい治療薬が次々と開発されています。骨粗しょう症であるにもかかわらず治療しないという選択肢はない、と言い切れるほど、骨粗しょう症の治療は重要となっています。背中が曲がって下を向いて歩くよりも、まっすぐ前を向いて歩き続けたいものです。超高齢化社会となり健康寿命を延ばすことが重要視されている現代において、骨粗しょう症対策は必須であり、お一人お一人の状態や年齢を考慮し、最適な治療薬を選択していくことが重要です。
痛みなどの症状がないあなたも骨粗しょう症かもしれません。特に閉経を迎えた女性は一度検査を受けてみることをお勧めいたします。

骨折の危険度チェックリスト
- 20歳の時に比べて、身長が2㎝以上低くなった
- ちょっとしたことで骨折したことがある
- タバコを吸う、または吸っていた
- 一日ビール350ml缶2本以上または日本酒1合以上またはワインをグラス2杯以上飲む
- 家族に腿の付け根を骨折した人がいる
- 運動や外出をする機会が少ない(運動不足、日光照射不足)
- どちらかといえば痩せている(BMI:20以下 BMI測定はこちら )
- カルシウムの摂取量が少ない
- 治療でステロイド剤を使っている(塗り薬は除く)
上記【骨粗しょう症の危険因子】に1つでも当てはまる場合は、骨粗しょう症で骨が弱くなり骨折を起こす危険性があります。加齢に伴い、誰でも骨の量は減るのですが、みんなが同じように減っていくわけではありません。女性はもともと骨が細い上、閉経によって骨を作るのを助ける女性ホルモンの分泌が減るため、閉経後の女性は特に骨粗しょう症にかかりやすくなります。また大腿骨骨折や頚部骨折を経験した家族がいる場合は、骨粗しょう症にかかりやすい体質である可能性が高くなります。骨量は20代でピークになるので、10代でダイエットをした経験のある人もリスクが高くなります。
骨粗しょう症も早期発見・早期治療が重要です。一度骨粗しょう症の検査をしてみましょう!
骨粗しょう症による骨折について
骨粗しょう症による骨折は、50歳後半~60歳頃から椎体圧迫骨折(背骨)が少しずつ増えます。この場所は【いつのまにか骨折】といって痛みなどの自覚症状がないのに少しずつ骨折が進みます。
一番怖いのは80歳前後から急速に増える大腿骨近位部骨折(ももの付け根)です。ここが骨折すると手術が必要になるケースが大半です。手術とリハビリをしても骨折前と同じような歩行能力を獲得できる方は少なく、寝たきりのリスクが高まり、肺炎などの合併症から死に至るケースもあります。
「脆弱性骨折」と「いつのまにか骨折」
骨粗しょう症治療開始の基準に、「脆弱性骨折」と「いつのまにか骨折」というものがあります。
脆弱性骨折
骨折には、交通事故や転落などの高エネルギー外傷で起こる骨折とは別に、「脆弱性骨折(ぜいじゃくせいこっせつ)」といわれる、ごく軽微な外傷(例:立った高さからの転倒など)で起こる骨折があります。
以下の骨折が脆弱性骨折といわれており、過去に脆弱性骨折があれば骨密度の数値が高くても骨粗しょう症の治療を開始すべきケースが多いです。
一般的に、骨粗しょう症に伴う骨折の起りやすい部位には特徴があり、50歳から60歳では手首(橈骨)の骨折が多いとされています。年齢が上がると、腕の付け根(上腕骨近位部)やせぼね(胸椎・腰椎)が増え、最終的には脚の付け根の骨折(大腿骨近位部骨折)が起こり易くなってきます。大腿骨近位部骨折をきたすとほぼ100%に近いくらい手術適応になりますので、骨折が治っても機能障害が残り、歩行能力が低下することがしばしばです。
脆弱性骨折の例
- 椎体骨折 詳しくはこちら
- 大腿骨近位部骨折 詳しくはこちら
- 橈骨遠位端骨折 詳しくはこちら
- 上腕骨近位端骨折 詳しくはこちら
いつのまにか骨折
「いつのまにか骨折」は、本人が気づかないうちに起こしてしまう脊椎圧迫骨折です。尻もちや転倒で発生する脊椎圧迫骨折は強い痛みを伴うことが多いのですが、より軽微な外力で発生した脊椎圧迫骨折は痛みが少なく気づかないケースがあります。若いころより背中が曲がってきている方は「いつの間にか骨折」を疑い、胸腰椎(せぼね)のレントゲンを撮影することがあります。
いつの間にか骨折も、脆弱性骨折の一つです。
骨密度の数値と合わせて、治療開始の判定材料に胸腰椎のレントゲンも活用しています。
「いつのまにか骨折」は、骨折連鎖を引き起こす可能性があります
●骨折連鎖(こっせつれんさ)とは?
骨粗しょう症の骨折は、骨折をすればするほど、続けて骨折する可能性が高くなることが知られています。
そのため、1個でも骨折していると周りの骨に負担がかかり、2個、3個と骨折がドミノ倒しのように次々に起こっていきます。
つまり、骨折が進んで、どんどん背中や腰が曲がってしまう可能性が高まるのです。
●次々に骨折することを「骨折連鎖(こっせつれんさ)」と言います。
●骨折を繰り返すと、どうなるの?
骨粗しょう症が原因で起こる骨折は、QOL(生活の質)や身体機能に大きく影響します。1箇所でも骨折していると周りの骨に負担がかかり、さらに骨折しやすくなるのも特徴です。骨折が進むといっそう体が曲がり歩行困難になり、内臓にも影響するなど生活の質の低下につながります。
骨折を繰り返すたびに健康状態は悪化し、骨折を起こす前の状態に戻すことは難しくなっていきます。
ですから、ひとつでも骨折が起きたら、すぐに骨粗しょう症の治療を開始することが大切です。
最初の骨折を最後の骨折に!~STOP AT ONE~
世界的に掲げられているスローガンで、【最初の骨折を最後の骨折に!~STOP AT ONE~】というのがあります。
もし50代後半のころに初めて手首が折れたときや、60代でたまたま背骨のレントゲンを撮って「いつの間にか骨折」が初めて発見されたときには、最初の脆弱性骨折を最後の骨折にするべく治療が必要です。
そのためには、女性は閉経を迎えたら、男性も60歳を超えたら、1度は骨密度検査と背骨のレントゲン検査を受けておきましょう!

骨粗しょう症の検査の流れ
受付~診察
受付で、骨粗しょう症検査希望とお伝え下さい。
お問い合わせはこちら 025-270-6100
骨密度測定を手首や踵だけで済ませていませんか?
骨密度測定は腰椎と大腿骨で行いましょう!
骨の強度を規定する要因としては骨密度(骨量)と骨質があり、骨の強度は70%が骨密度、30%は骨質(骨のしなやかさ)に影響されるとの考えが近年では一般的となっています。骨質の評価は現状では難しいため、まず骨密度検査を行うことが一般的です。現在の骨粗しょう症診療ガイドラインでは、DXA法(デキサ法)で測定した脊椎と大腿骨の骨量が重要視されています。手首の骨(橈骨)や踵の骨は、大腿骨や脊椎と比べて骨折が少なく、骨折した場合の機能低下も比較的少ないと言えます。骨折して困るのは、寝たきりや歩行障害を起こしやすい、脊椎と大腿骨だと覚えてください。
検診で手首や踵の骨密度を計って正常と判断された方でも、脊椎や大腿骨では低下していることが多いので、手首や踵での骨密度計測は骨粗しょう症診断のスクリーニングとして行われますが、治療判定には不向きです。
当院では骨粗しょう症ガイドラインで推奨されている「腰椎・大腿骨を用いたDXA(デキサ)法」にて測定を行っています。検査中に痛みはありません。
2カ所の測定値でもっとも低い部位にあわせて、治療を行うことが大切です。
女性は閉経を迎えたら、男性も60歳を超えたら1度は検査を受けましょう!
背骨のX線(レントゲン)検査
20歳の頃と比較して2cm以上身長が縮んでいるなどの危険要素があれば、【いつのまにか骨折】を調べるために、胸椎・腰椎のレントゲンを撮影し、脊椎圧迫骨折の有無をチェックいたします。
※骨折の可能性が低い場合は、レントゲンは省略する場合があります。
血液検査
血液検査で「骨代謝マーカー」を検査することは現在の骨粗鬆症の治療には必要不可欠なものです。骨代謝マーカーを調べることにより、骨の新陳代謝の異常がわかり、また治療薬の選択に役立ちます。骨吸収を示す骨代謝マーカー(骨吸収マーカー)の高い人は骨密度の低下速度が速いため、骨密度の値にかかわらず、骨折の危険性が高くなっています。これにより、あなたの骨の状態に最も適した薬剤を選択します。骨形成促進剤を用いて治療している場合は骨形成を示す骨代謝マーカー(骨形成マーカー)を調べることで、薬剤の治療効果判定を行うことができます。
腎臓の機能や血中のカルシウム濃度なども併せて調べます。
| 検査項目 | 内容 |
|---|---|
| P1NP(骨形成マーカー) | 骨が作られている指標 |
| TRAP-5b(骨吸収マーカー) | 骨が壊れている指標 |
| ビタミンD | Caの吸収を助けるビタミン |
| カルシウム | カルシウムが適正値かどうか調べます |
| 腎機能 | 腎機能が悪いと副作用が起こりやすくなるため調べます |
診察・治療方針の決定
当院での骨粗しょう症治療は、YAM値という基準を用い、ガイドラインにもとづいて行っております。
YAM値を用いた検査
若年成人(20~44歳)の骨量の平均値(これを100とします)との比較(YAM値)によって行います。
治療は、下記YAM値に応じて開始します。
測定した複数箇所のうち、1ケ所でも70%以下の部位があれば治療を開始します。
また、複数箇所全て70%以上の場合でも、リウマチ、糖尿病などをお持ちの骨折リスクの高い方、大腿骨骨折の家族歴のある方、脆弱性骨折の既往のある方、胸椎・腰椎のレントゲンで椎体(骨折を起こしやすい部分)の骨密度低下が特に疑われる方などでは治療を開始いたします。
| YAM値 | 診断 | 治療・対策 |
|---|---|---|
| 80%以上 | 正常 | 定期的な骨密度チェック |
| 70%以上~ 80%未満 |
骨量減少 | 治療が必要な場合あり |
| 70%以下 | 骨粗しょう症 | 治療が必要 |
注意!!骨密度測定で正常範囲だからといって、まだ安心できません!
【骨密度測定の限界】
腰椎や大腿骨で骨密度測定を行って、正常範囲または20歳代と同等またはそれより高い測定結果が出ることがあります。
加齢性変化が強い変形性腰椎症で、腰椎などに骨棘(こつきょく)が発達していたり、椎体辺縁の骨硬化が強い場合は本来の骨密度より高い値が出ることがあるからです。
実際の例です。
84歳の女性で、腰椎の骨密度を測ってみたところ、なんとYAM値115%と、20歳の女性平均値(100%)よりもはるかに高い数値が出ました。
しかし胸椎レントゲンには2か所の陳旧性(過去に発生した)椎体圧迫骨折があり、これは骨粗しょう症の存在を裏付けるものです。
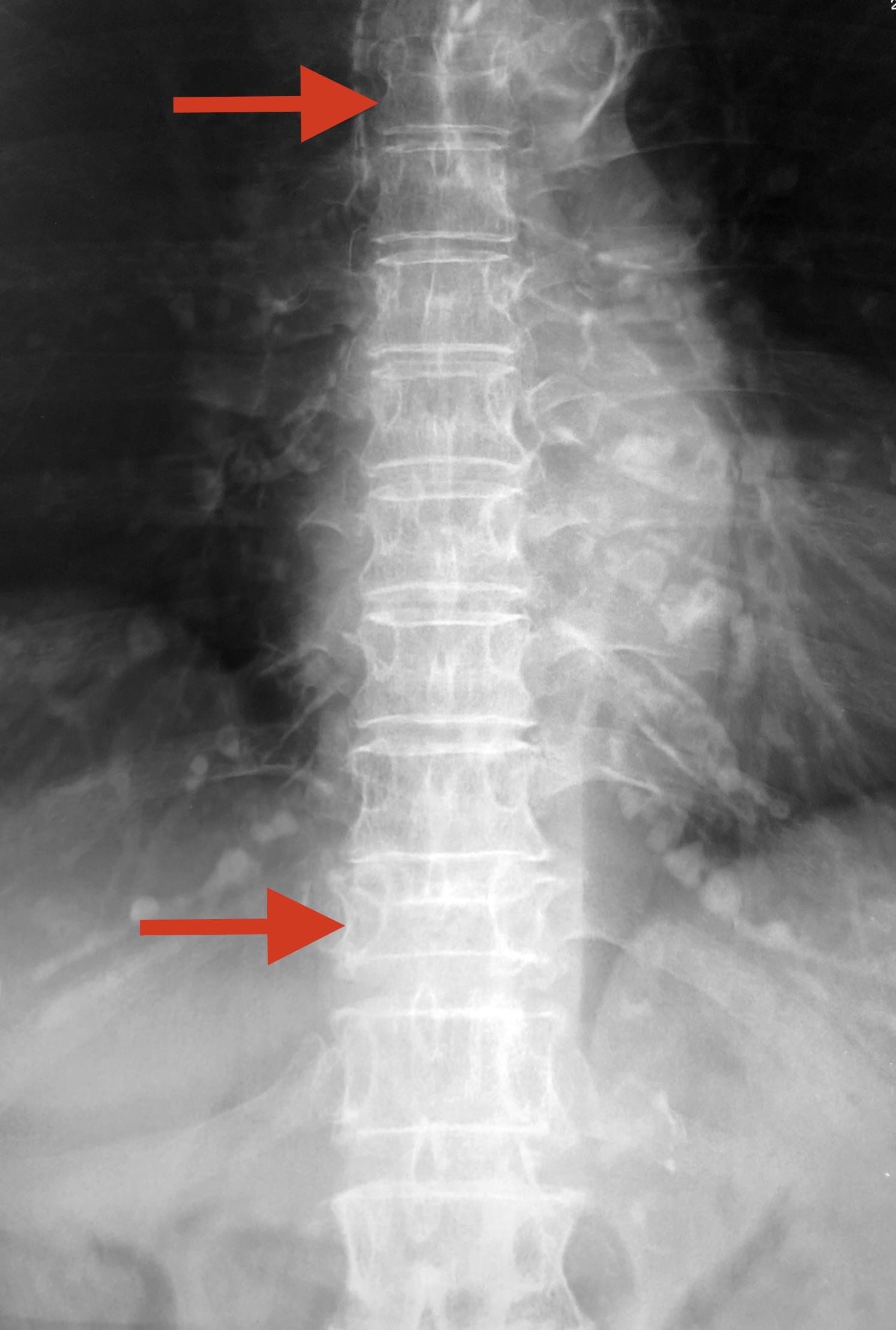
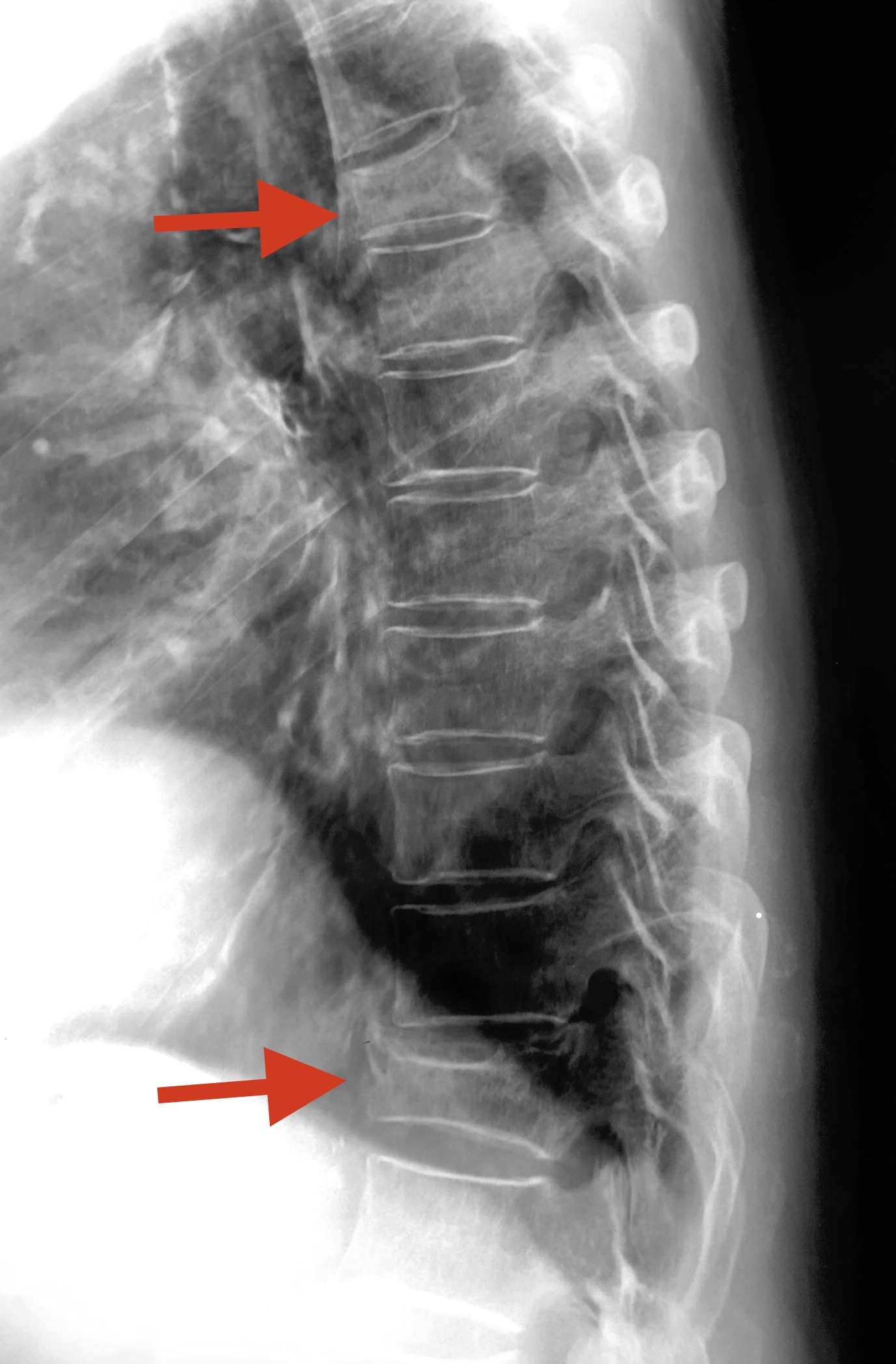
∧2か所の胸椎陳旧性圧迫骨折 左:正面 右:側面
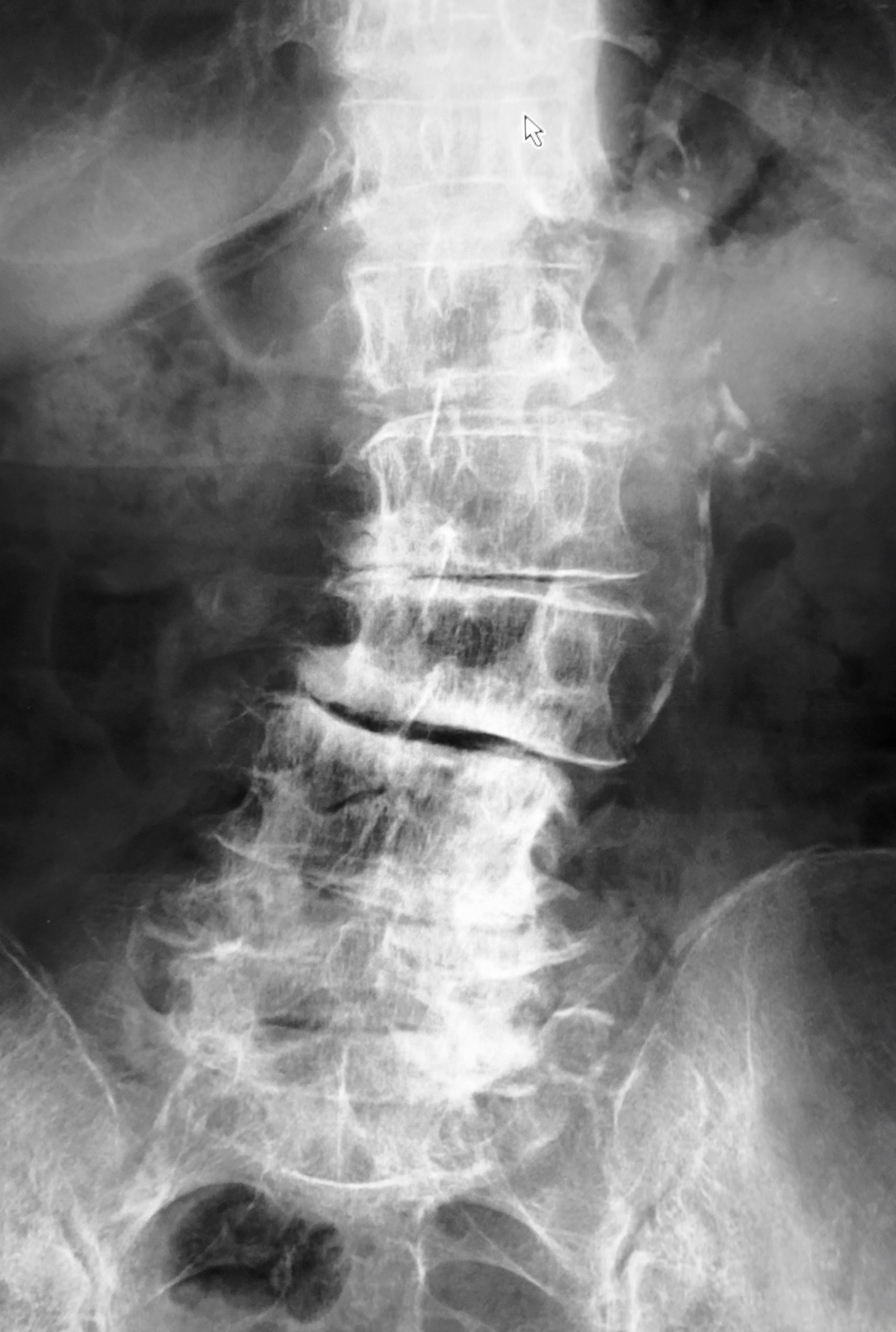
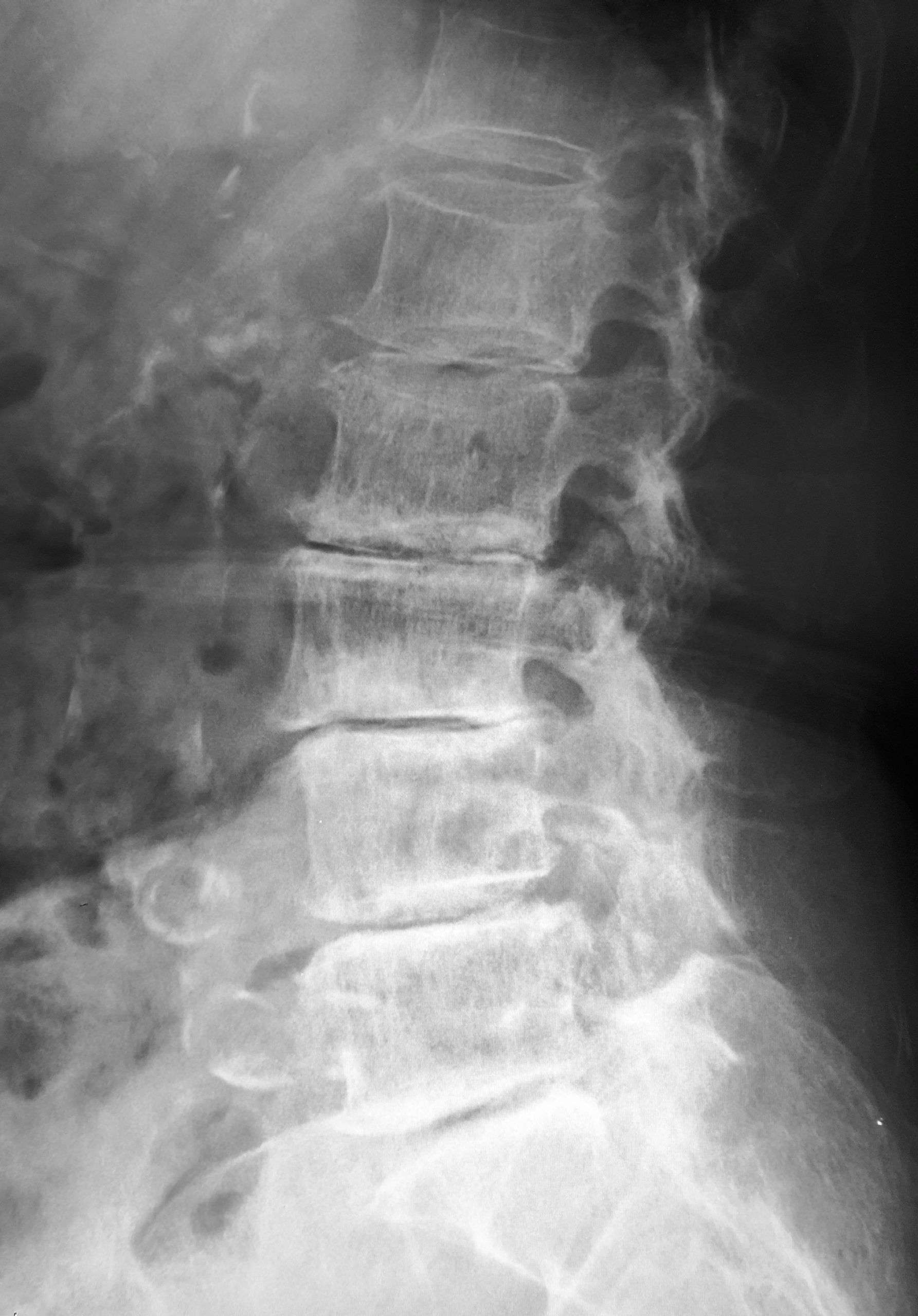
∧変形性腰椎症 高度の加齢性変化(椎間板変性に伴う椎体辺縁骨硬化、骨棘形成)を認める
腰椎骨密度が高い値を示したのは、加齢性の変化による腰椎の骨棘の発達、椎体辺縁の骨硬化によるものだと考えられます。この患者さまは、腰椎の骨密度は非常に高かったのですが、骨粗しょう症による脆弱性骨折2か所の存在から骨粗しょう症治療を開始されています。
胸椎・腰椎レントゲンで骨粗しょう症の場合の独特の骨梁(骨の中に見える縦の模様)の見え方がある方、陳旧性椎体骨折がある方、特に複数の骨折歴のある方では、骨密度の数値が高かったからと言って骨粗しょう症の治療はしなくてもよいと安心せず、胸椎・腰椎レントゲンの所見・前述の骨代謝マーカーの値、家族歴、既往歴などを総合的に判断して治療の必要性や治療選択を行うことが重要です。
当院では骨密度測定だけでなく、胸椎・腰椎レントゲン、骨代謝マーカーを含む血液検査を行い、一人ひとりに合ったオーダーメイドの骨粗しょう症治療を行っています。以前の骨密度検査で正常だと言われた方も、一度お気軽にご相談ください。
骨粗しょう症の治療
食事・運動・薬物療法が骨粗しょう症治療の3本柱です。治療の中心は薬物治療ですが、食事療法や運動療法も平行して行い、骨強度を高めていくことが重要です。
食事療法
食事は栄養バランスの良いもので、塩分や脂肪分の多い物は控えて下さい。カルシウムは食品として700~800mg/日以上を目標にし、カルシウムだけでなく、ビタミンDやビタミンKといった骨の形成に役立つ栄養素の摂取も心がけましょう。カルシウムとビタミンDを同時に取ることで腸管でのカルシウムの吸収率アップにつながります。タンパク質の摂取量が少ないと骨密度低下を助長しますので、意識して取ることも重要です。
カルシウム摂取が不足すると骨粗しょう症の原因となるだけでなく、血管などの組織にカルシウムが逆に増え、動脈硬化症・糖尿病・高血圧など様々な疾病が起こります。骨粗しょう症の患者さんでは動脈石灰化による冠状動脈疾患・心臓病が多くみられることはよく知られており、骨粗しょう症を予防すると同時に動脈硬化を防ぐためには、適切なカルシウム摂取と同時にカルシウム以外の骨代謝に必須の栄養素であるビタミンDやビタミンKの摂取が推奨されています。
骨粗しょう症の人が避けるべき食品は特にありませんが、カフェイン、アルコールなどの摂り過ぎには注意しましょう。過量のアルコールは、カルシウムの吸収を妨げたり、尿からのカルシウムの排泄量を増やしたりします。カフェインもまた、カルシウムの排泄を促します。
運動療法
骨は、運動をして負荷をかけることで骨を作る細胞が活発になり、強くなりより丈夫になります。さらに、筋肉を鍛えることで体をしっかり支えられるようになったり、バランス感覚が良くなったりし、ふらつきが無くなって転倒防止にもつながるため、運動療法は骨粗しょう症の治療に不可決です。
体の状態に合わせて無理なく続けられる運動を行うことが大切です。ただし腰や膝などに痛みのある方は、医師に相談してから運動を始めてください。
激しい運動をする必要はなく、散歩などは週に数回でも十分ですので、とにかく長く続けましょう。また脊椎の骨折を防ぐため、背筋を鍛える運動が効果的です。
薬物療法
性別や進行度によって使用する薬は様々ですが、薬による治療は検査結果をもとに、患者さま個々の状態に応じて併存疾患や身体状況を考慮して最適な治療薬を選択していきます。骨粗しょう症治療薬の分類としては、「骨吸収抑制薬」と「骨形成促進薬」に分けられ、その他に骨密度を上げるために補助的に併用するものも出てきております。薬の効果には個人差があり、副作用がでることもありますので、外来で定期的な検査を行いながら続けていくことが必要です。当院では骨粗しょう症治療において考慮されるべき薬剤をほぼ全て使用可能です。
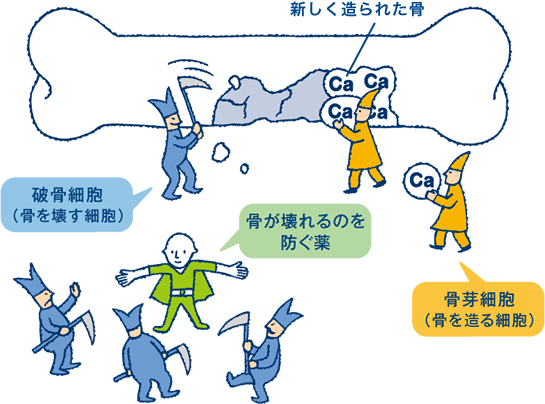
∧骨吸収抑制剤の働き
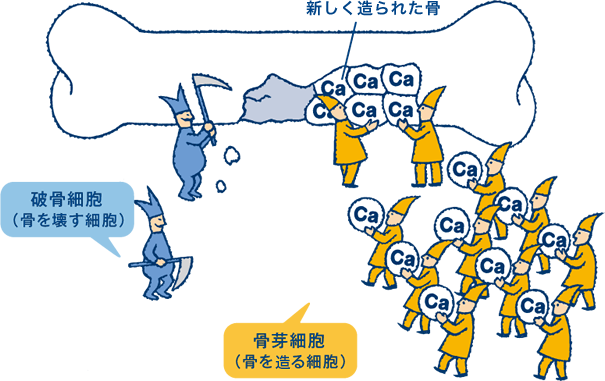
∧骨形成促進剤の働き
| 薬剤分類名 | 特徴 | |
|---|---|---|
| 骨が壊れるのを防ぐ薬(骨吸収抑制剤) | ||
| ビスホスホネート薬 | 骨を壊す細胞の働きを抑えて、骨を壊れにくくします。 定期的な口腔ケアが必要です。 |
内服 |
| SERM:サーム | 骨に対して女性ホルモンと同様に作用し、骨吸収が起こりにくくなります。骨量とともに骨質も改善します。男性は使えません。 | |
| デノスマブ (抗RANKL抗体) |
プラリア® 骨の成分を溶かす体内の働きを抑え、骨を壊れにくくします。半年に1回使用します。定期的な口腔ケアが必要です。低カルシウム血症になることがあり、定期的な採血を行い、必要があればビタミンD3薬やカルシウムの補充を行います。 |
注射 |
| 骨を作る薬(骨形成促進剤) | ||
|
テリパラチド |
骨の新陳代謝を促し、新たな骨を作る作用があります。 骨折を起こしている方、圧迫骨折(いつの間にか骨折)がみつかった方、骨密度が著しく低い方に使用しています。 週1回通院して注射するタイプ(テリボン®)、週に2回自己注射するタイプ(テリボンオートインジェクター®)、毎日自己注射するタイプ(フォルテオ®)があり、いずれも治療期間は2年間です。その後は別の治療を行うことが推奨されています。 |
注射 |
| 骨を作りながら骨が壊れるのを防ぐ薬(骨形成促進・骨吸収抑制剤) | ||
| ロモソズマブ (抗スクレロスチン抗体) |
イベニティ® |
注射 |
| そのほかの薬 | ||
| 活性型ビタミンD3薬 |
エディロール® |
内服 |
| カルシトニン | 骨粗しょう症による腰痛の改善効果があります。 | 注射 |

∧左:テリボンオートインジェクター 右:フォルテオ
以下の「骨折の危険性の高い骨粗しょう症」に該当する方では、上記の治療のうちテリパラチド、ロモソズマブの使用が可能となります。お気軽にご相談ください。

日常生活での骨粗しょう症予防、転倒予防も重要です。当院では予防についての指導、理学療法士による転倒予防訓練も行っていますので、お気軽にご相談ください。
厚労省「骨粗鬆症予防のための運動 -骨に刺激が加わる運動を」
リエゾンマネージャー
骨粗しょう症リエゾンマネージャーとは
リエゾンとは「連絡係」と訳され、診療におけるコーディネーターの役割を意味します。
その目的は、最初の骨折への対応および骨折リスク評価と、新たな骨折の防止、また最初の脆弱性骨折の予防です。医師と患者さんの間に入り、治療継続率の向上に努めています。
当院の取り組み
骨吸収抑制薬と歯科治療
参考:骨吸収抑制薬の投与と歯科治療
※骨吸収抑制薬:デノスマブ(プラリア®)、ビスホスホネート(BP)、ロモソズマブ(イベニティ®)
顎骨壊死検討委員会ポジションペーパー2016より抜粋
・主治医と歯科医師の緊密な連携
・侵襲的歯科治療前の休薬の可否に関しては統一した見解なし
・治療前の徹底した感染予防処置
慢性腎臓病(CKD)患者さまの骨粗しょう症治療
加齢とともに腎機能は徐々に低下します。腎機能が低下すると骨密度が低下したり、骨折を起こしやすくなることがわかっていますので、特に骨粗しょう症の治療が必要な状況と言えます。ところが腎機能の低下により高カルシウム血症を起こしやすくなるなどの理由で、骨粗しょう症の治療において慎重投与または回避すべき薬剤があります。
高齢者の方の場合には、CKDのステージ分類ステージ3(eGFRが60~30㎖/min/1.73㎡)~ステージ4(eGFRが30~15㎖/min/1.73㎡)にあてはまる方も多いです。ステージ3以上の方は、骨折のリスクがさらに高まるということが知られています。薬剤の使い方には注意が必要ですが、より積極的に治療を進めるべきグループということになります。
透析学会や腎臓学会などから出されている指針は、クレアチニンクリアランスが50㎖/minを超えていれば腎障害に関係なく薬剤を使うことができますが、10~50㎖/minの場合には注意が必要になります。特にクレアチニンクリアランスが30㎖/minを切るような方では、多くのビスホスホネートが禁忌、あるいは慎重投与となっています。投与が望ましいと考えられる患者さまに対しては、慎重投与扱いの薬剤を選択します。テリパラチド(PTH製剤)は、腎不全が進むにつれて続発性の副甲状腺機能亢進症が起こりPTHが上昇するため使いにくいと考えられます。
腎機能に影響なく使えるということで注目されているのがデノスマブです。腎排泄や腎代謝がないため腎障害のある方にとって非常に使いやすい薬剤といえます。一方で、強力に骨吸収を抑えて、血中のカルシウム濃度を低下させる作用がありますので、特にCKDステージ4以上の腎機能の悪い方では、低カルシウム血症に対しての慎重な配慮が必要です。投与後1~2週目の血中カルシウム濃度や、低カルシウム血症によるテタニーなどの症状に注意しながら治療します。
ここでは「骨粗鬆症予防と治療ガイドライン2015年版」より一覧表を抜粋しました。エルカトニン以外は、ステージにより慎重投与~投与回避となります。
※ロモソズマブについては発売前ですので記載されていません。
|
薬物 |
保存期腎不全 |
透析 |
||
|---|---|---|---|---|
|
eGFR≧35mL/min |
eGFR<35mL/min |
|||
|
L-アスパラギン酸カルシウム |
投与回避 |
投与回避 |
慎重投与(要カルシウム濃度チェック) |
|
|
活性型ビタミンD3 |
・アルファカルシドール |
病態に応じ投与量を変更(血清カルシウム・リン上昇作用により腎・異所性石灰化を容易に惹起するため注意) |
||
|
エルデカルシトール |
慎重投与(血清カルシウム濃度上昇に特に注意。他の活性型ビタミンD3製剤より血清カルシウム・リン上昇作用が強い) |
|||
|
SERM |
慎重投与(血中半減期が延長) |
|||
|
BP系薬剤 |
アレンドロネート |
慎重投与 |
投与回避 |
慎重投与(eGFR<35は投与回避) |
|
リセドロネート |
慎重投与 |
慎重投与(eGFR<30は投与回避) |
投与回避 |
|
|
ミノドロン酸 |
慎重投与 |
|||
|
エチドロネート |
投与回避(血清リン上昇が時にみられる) |
|||
|
イバンドロネート |
慎重投与 |
|||
|
エルカトニン(エルシトニン®) |
通常投与量可能 |
|||
|
デノスマブ(プラリア®) |
慎重投与(重度の腎障害者は低カルシウム血症を起こしやすい。最低限の活性型ビタミンD3補充が必要) |
|||
|
テリパラチド |
慎重投与(血清カルシウム濃度上昇に注意) |
|||
※その他の薬物は注意情報なし
(骨粗鬆症予防と治療ガイドライン2015年版より)
Q&A
Q. 骨粗しょう症は 何歳くらいから気を付けたほうがいいですか?
A. 女性の場合、閉経を機に骨密度が低下しますので、50歳を過ぎたら1度は骨密度検査を受けることをお勧めします。
Q. 背中・腰や大腿骨は痛くないのに検査や治療は必要ですか?
A. そもそも骨粗しょう症だけではほとんど痛みはありません。骨密度が低くても痛みがないのはよくあることです。痛みは骨粗しょう症が原因で骨折をすることで生じます。骨折の治療をして改善すれば、痛みは徐々に減ってきますが、骨粗しょう症が改善しているわけではないので、次に骨折を起こす可能性は1度目よりもむしろ高くなります。ですから、1度骨折をした方は特に治療を継続することが必要です。将来、骨折が起こった場合は相当な痛みを伴いますし、骨折に対し適切な治療をしても背中が曲がってしまったままになったり、寝たきりのリスクが大きく高まります。そうならないように今のうちにご自分の骨密度を測定し、骨粗しょう症と診断されたら早期に治療を受けておきましょう。
Q. 治療期間はどれくらいかかりますか?
A. 最低でも4-5年、それ以上必要なケースが圧倒的に多いです。当院ではYAM値80%以上を目標としますが、治療をやめてしまうと骨密度はすぐに低下してしまうことが多いため、ある程度骨密度が上昇しても薬の種類や量を調節しながら治療を継続していただくことをお勧めしています。
Q. フォルテオやテリボンを勧められたのはなぜですか?
A. テリパラチド製剤であるフォルテオやテリボンは骨をつくる働きがあります。新しく骨折を起こしている方は、早く骨が癒合することを期待できます。特に脊椎を骨折したことのある方は、次の脊椎骨折が起こりやすいことがわかっているため、特に脊椎の骨密度を上げて骨折を抑制する効果の強いテリパラチドの使用が推奨されます。
また、骨をつくる作用のある薬を先に使用して、その後骨が壊れるのを防ぐ薬を使用すると、順番を逆にした場合と比べて骨の量が増えやすいといわれています。
Q. 痛くもないので治療をやめてもいいですか?
A. 骨粗しょう症はサイレントキラーと言われるように、自覚症状はなくても徐々に骨密度が減り、ある日突然骨が折れます。くしゃみや勢いよく座っただけでも背骨が折れたり、少し尻もちをついただけでも股関節が折れることがあります。特に股関節が折れると40%程度の方がもとの歩行能力を再獲得できないといわれています。
そうならないために骨粗しょう症の治療を行い、骨折の予防を行うことが重要です。
Q. 採血はなぜ必要ですか?
A. 骨を作るマーカーや骨が壊れるマーカーを治療開始前と治療開始から数ヶ月後に測ることで、治療の効果が確認できます。
骨形成促進剤を使用すると、骨を作るマーカーが数倍になっていることもあります。
ビスフォスフォネート製剤や女性ホルモンの内服薬を使用すると、骨吸収マーカーが2~3割程度減少して、骨が壊れにくくなっているのを確認できます。
また、薬剤によっては血中カルシウム値に影響を与えますので、定期的なチェックが必要となります。
Q. 骨密度はどういう増え方をしますか?
A. 骨密度は治療を開始しても、順調に右肩上がりというケースは少ないです。上がっては少し下がりというようなジグザグ上昇をしながら、長い目でみると近似的な右肩上がりの上昇をします。多くの場合、腰椎が先に上昇し、遅れて大腿骨が上昇します。
Q. 骨折しやすい場所は、年齢によって違いますか?
A. 年齢によって、以下の順に骨折が増え始めます。
- 60歳前後:前腕の骨折
- 70歳前後:椎体骨折(背骨)
- 80歳前後:大腿骨骨折
特に80歳前後から増え始める大腿骨骨折は、寝たきりや死亡リスクを高めます。60歳ごろからの骨粗しょう症治療が重要です。将来の自分のために、今できることをがんばりましょう。
Q. 骨粗しょう症になりやすい体質はありますか?
A. 家族に骨粗しょう症の患者さんがいる場合は、骨粗しょう症になり易い体質であるといえますので注意が必要です。骨粗しょう症の発症には遺伝的要素が認められますが、それと同時に家族の間では食事の好みや運動量など、生活習慣が似ていることも大きく関わっているようです。また、やせ型の人や閉経の時期が早かった人なども骨粗しょう症になりやすい体質であることがわかっています。特に女性の骨は、ある時期まで女性ホルモンに守られていますが、閉経によりそのバリアが解けると骨も老化しやすくなります。若いころ、過激なダイエットをした人も骨粗しょう症のリスクが高まります。
Q. 骨粗しょう症の治療をしていると顎骨壊死になりやすいと聞きましたが本当ですか?
A. かつては抜歯の際に、骨粗しょう症治療薬のうち骨吸収抑制薬であるビスホスホネート製剤や抗RANKL抗体を使用していると顎骨壊死になる可能性があるため、抜歯の前後に休薬期間を設けるべきと言われていました。
しかし最近では、内服を中止しても顎骨壊死になる可能性があることがわかってきました。ビスホスホネート製剤や抗RANKL抗体は、投与後数か月~半年以上は体内に残っていますので、数か月休薬してもその効果は疑問ですし、休薬しても顎骨壊死の発生率は減らないと言われています。そもそも歯がグラグラして抜歯すべき状態なのに、抜歯せずにいるほうがより感染を起こし顎骨壊死になりやすいとも考えられます。顎骨壊死は有名な合併症ですが、現在は抜歯に際し、骨粗しょう症の治療薬を中止して骨粗しょう症の進行や骨折リスクの増加を放置してまで休薬する必要はなく、抜歯すべき時期に抜歯し感染しやすい状態を取り除くべきであること、抜歯の際に口腔内を清潔に保ち、抜歯後に適切な歯肉の処置をすることが顎骨壊死を防ぐのに大切であるという考え方が定着しつつあります。
顎骨壊死の問題だけでなく、歯がなくなったり口腔トラブルがあると食事が十分摂れなくなり、栄養面においても骨粗しょう症を悪化させます。骨粗しょう症の治療は、口腔衛生や歯科治療と両輪です。
かかりつけの歯科クリニックさんと相談し、積極的な連携を図ってまいります。